Dťveloppement de la perception visuelle
Ce dťveloppement s'initie ŗ la naissance ŗ partir d'un prť-cablage, permettant
au nouveau-nť d'associer trŤs prťcocement ŗ ses premiŤres perceptions, ou impressions
visuelles (2) , des affects agrťables.
Ce minimum d'efficience visuelle innťe est en effet indispensable pour que le
bťbť, dans des conditions visuelles prťcises (regarder le visage de sa mŤre
au moment de l'allaitement notamment), puisse prendre goŻt au fait de regarder
et que cette appťtence soit le gage du dťveloppement de son efficience visuelle
future. Attacher du plaisir ŗ l'acte de regarder va en effet pousser le trŤs
jeune enfant ŗ essayer de regarder encore et encore, illustration, vue sous
l'angle du dťveloppement neurophysiologique, des trŤs beaux textes de Winnicott
sur l'importance fondatrice du regard de la mŤre et de son tout jeune enfant.
Une fois l'appťtence ťtablie, le dťveloppement de la perception visuelle de
l'enfant sera conditionnť par la maturation physiologique de l'appareil visuel,
mais aussi par l'ensemble du dťveloppement sensori-moteur du bťbť puis
du jeune enfant (3) . L'action et les perceptions plurisensorielles,
vont progressivement permettre ŗ l'enfant de dťcouvrir puis de vťrifier la nature
de ce qu'il voit, par le recours ŗ l'expťrimentation personnelle et le jeu des
congruences perceptives.
Les atteintes prťcoces de la vision, peuvent mettre en cause le dťveloppement
normal de la fonction du fait d'une absence d'appťtence initiale. Le processus
de recherche d'informations visuelles ne dťmarre pas, les affects ťchangťs entre
parents et enfants n'empruntant pas ce canal. De mÍme, toute perturbation du
dťveloppement moteur et des autres perceptions sensorielles va avoir un retentissement
sur l'ťvolution de l'efficience visuelle. Si le recours au mouvement est perturbť
ou si une autre dťficience sensorielle limite les redondances et congruences
perceptives, l'enfant aura plus de mal ŗ dťvelopper ŗ la fois des stratťgies
visuelles opťrantes et un traitement cognitif efficace de l'information perÁue.
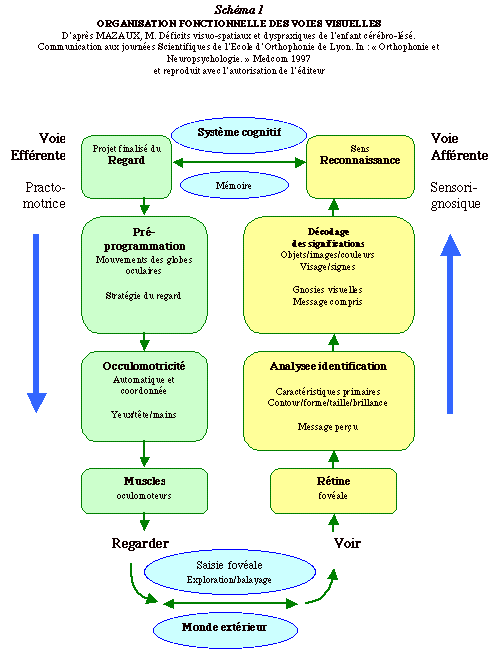
En effet, la perception visuelle n'est pas une action univoque de l'oeil vers l'objet ou de l'image perÁue vers les aires de traitement cťrťbrales. Il s'agit au contraire d'un fonctionnement en boucle oý se combinent des voies effťrentes et des voies affťrentes (4) (Schťma I).

Ces deux voies ne sont pas parallŤles mais reliťes aux deux extrÍmes.
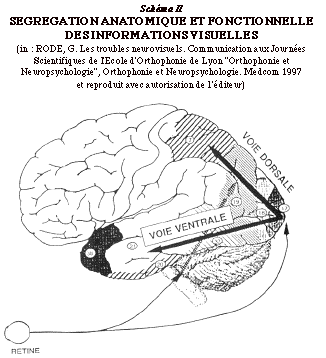
Si l'on souhaite prťciser la prťsentation que l'on vient de faire de la voie affťrente, il est nťcessaire de diffťrencier plusieurs modes et localisation du traitement cťrťbral de l'information, mises en ťvidence par les donnťes anatomo-cliniques comme par le dťveloppement de l'imagerie mťdicale (7). (Schťma II)
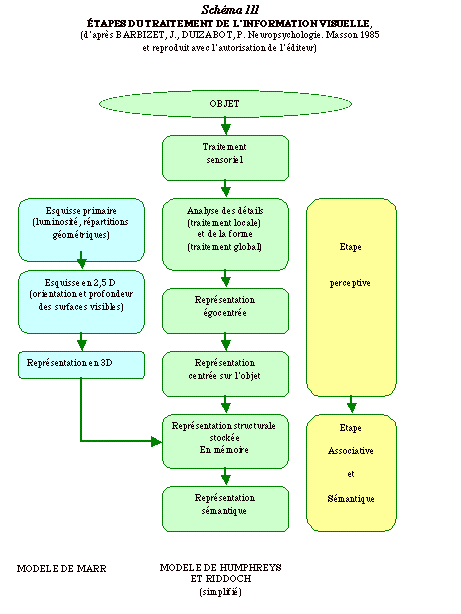 La perception visuelle reprťsente donc un traitement combinť de plusieurs types d'informations, effectuť dans plusieurs localisations cťrťbrales distinctes. Il est possible d'analyser ce traitement non plus de maniŤre topologique, mais chronologique allant de l'objet prťsentť ŗ sa dťnomination (processus de " bottom-up " ) (13) (Schťma III)
La perception visuelle reprťsente donc un traitement combinť de plusieurs types d'informations, effectuť dans plusieurs localisations cťrťbrales distinctes. Il est possible d'analyser ce traitement non plus de maniŤre topologique, mais chronologique allant de l'objet prťsentť ŗ sa dťnomination (processus de " bottom-up " ) (13) (Schťma III)
On dťcrit classiquement trois ťtapes de traitement, la premiŤre durant laquelle l'image est ciblťe et dťcomposťe, la deuxiŤme durant laquelle elle est recomposťe ŗ partir de ses diffťrentes propriťtťs (taille, format, orientation, contraste, ťpaisseur, etc.) puis l'ťtape ultime oý le percept obtenu est comparť aux reprťsentations (images mentales) stockťes en mťmoire (14). (D'autres modes de description du traitement de l'information visuelle existent, mais ils s'avŤrent moins opťrationnels) (15).
Le terme lui-mÍme d'agnosie ŗ ťtť introduit par Freud en 1891 lors de ses travaux ŗ propos de l'aphasie (18). La dťfinition de l'agnosie visuelle comporte deux critŤres :
On distingue la " cťcitť corticale " caractťrisťe par une absence totale de traitement cťrťbral de l'information visuelle, de l'agnosie visuelle qui elle est liťe ŗ la lťsion d'une partie des rťseaux neuronaux en jeu dans ce traitement. En outre, l'examen ophtalmologique a mis en ťvidence une absence de lťsion de l'oeil et des voies optiques prť-corticales. La cťcitť corticale est souvent observťe comme un ťtat post-traumatique transitoire ťvoluant soit vers une rťcupťration de la fonction visuelle soit vers une agnosie visuelle.
Parmi les agnosies visuelles, il est utile de distinguer deux catťgories de troubles (19) : les agnosies d'objet ou d'image, caractťrisťes par une difficultť de reconnaissance et les agnosies spatiales, caractťrisťes par une difficultť de localisation des objets situťs dans l'espace le plus souvent extra-corporel.
Ces pathologies se retrouvent impliquťes prťfťrentiellement dans les lťsions temporo-occipitales bilatťrales ou de l'hťmisphŤre gauche (la voie du " quoi ", ou voie ventrale). Parmi ces agnosies, il faut distinguer les agnosies aperceptives et les agnosies associatives (20) .
 Les agnosies aperceptives sont caractťrisťes par un trouble de la synthŤse des informations sensorielles. Le sujet reste perplexe devant ce qu'il regarde. Il a conscience de voir, mais ne parvient pas ŗ effectuer les associations, classements et orientations nťcessaire pour organiser ce qu'il voit. Il prend un dťtail pour le tout, fait des erreurs d'ťchelle ou tout type d'interprťtation parcellaire. Aussi est-il tout particuliŤrement important pour ce type d'agnosie, que l'hypothŤse d'une dťficience visuelle ait ťtť levťe. De lui-mÍme, le patient va avoir tendance bien souvent ŗ ťvoquer une telle dťficience pour justifier les difficultťs de reconnaissance prťsentťes.
Les agnosies aperceptives sont caractťrisťes par un trouble de la synthŤse des informations sensorielles. Le sujet reste perplexe devant ce qu'il regarde. Il a conscience de voir, mais ne parvient pas ŗ effectuer les associations, classements et orientations nťcessaire pour organiser ce qu'il voit. Il prend un dťtail pour le tout, fait des erreurs d'ťchelle ou tout type d'interprťtation parcellaire. Aussi est-il tout particuliŤrement important pour ce type d'agnosie, que l'hypothŤse d'une dťficience visuelle ait ťtť levťe. De lui-mÍme, le patient va avoir tendance bien souvent ŗ ťvoquer une telle dťficience pour justifier les difficultťs de reconnaissance prťsentťes.
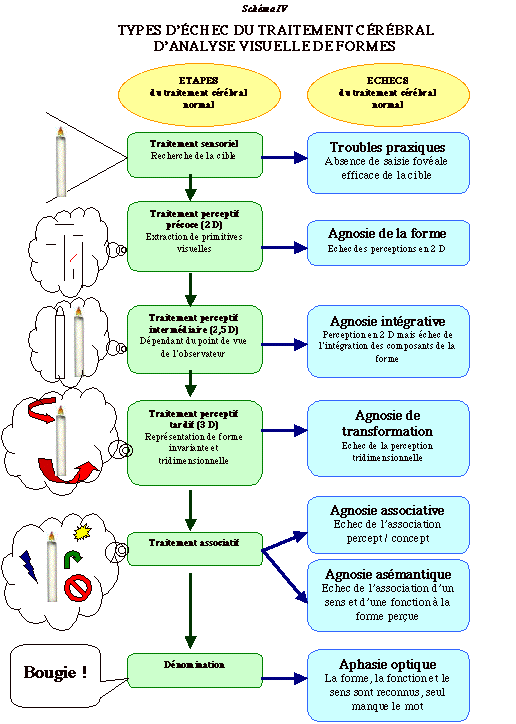
Si l'on suit le processus du traitement cťrťbral de l'information tel qu'il a ťtť prťsentť plus haut il est possible d'acoller ŗ chaque ťtape du traitement cťrťbral une forme d'agnosie en cas d'ťchec de ce traitement. (Schťma IV)
Les agnosies asťmantiques recouvrent ces situations dans lesquelles les patients ne parviennent pas ŗ associer de maniŤre correcte le percept ŗ l'arborescence sťmantique qui est la sienne. Il ne parvient pas ŗ dťfinir le sens, la fonction et par lŗ mÍme le nom de l'objet. Frťquemment on parle d'agnosies multimodales, car le dťficit d'identification n'est pas toujours strictement limitť ŗ la sphŤre visuelle et peut intťresser la palpation ou l'audition. Quand on explore verbalement les acquis sťmantiques du sujet, il est frťquent d'observer des altťrations dans la dťfinition, tous particuliŤrement des mots concrets.
Les aphasies optiques, dťcrites par Freud en 1889, reprťsentent enfin ces situations oý le patient est capable de parvenir ŗ une perception exacte de l'objet, en connaÓt le sens, la fonction, mais ne parviens pas ŗ en trouver le nom. Il ne s'agit en aucun cas d'une aphasie, car le stock et la reprťsentation lexicale des objets sont prťservťs et l'objet pourra Ítre dťnommť correctement s'il est prťsentť par un autre canal sensoriel. Dans ces cas, trŤs caractťristiques, le patient a " le mot sur le bout de la langue ". Il connaÓt l'objet prťsentť et sait qu'il le connaÓt. On parle dans cette situation d'un comportement de familiaritť. Alors que pour une agnosie asťmantique, le sens de l'objet n'est pas associť, pour les aphasies optiques, il ne manque que la dťsignation. Toutes les ťpreuves et ťvaluations menťe avec le sujet seront en effet positives (appariement, extraction d'intrus, diffťrenciation d'objet /non-objet, dessin, description formelle, recours ŗ la dťfinition fonctionnelle, aux classifications logiques, sťmantiques, etc.). Il est alors difficile de classer ce trouble parmi les agnosies au sens strict, dans la mesure oý l'objet est reconnu. Certains auteurs, expliquent ce trouble par une disconnection visuo-verbale qui pourrait concerner le lien entre le gyrus angulaire gauche (aire 39) et l'aire de Wernicke (21) .
L'alexie sans agraphie constitue une forme possible d'agnosie visuelle et fait partie de ces atteintes de la voie affťrente ventrale. En effet elle concerne les sujets ayant des lťsions des rťgions occipito-temporales gauches et plus particuliŤrement dans les parties infťro-mťdiales de ces rťgions, souvent dues ŗ une ischťmie du territoire de l'artŤre cťrťbrale postťrieure gauche (22). Ce trouble se caractťrise par une perturbation de la lecture, alors que la capacitť d'ťcrire est conservťe ou peu perturbťe. Toutefois, le sujet, s'il peut ťcrire, ne parvient pas ŗ se relire. Le trouble peut provenir et/ou Ítre renforcť par des dťficits forts divers, langagiers ou attentionnels notamment et est classiquement (23) rťparti en trois types :
Les prosopagnosies, ou de maniŤre plus large l'ensemble des agnosies
pour les visages, reprťsente une catťgorie particuliŤre parmi les atteintes
de la voie affťrente ventrale. La prosopagosie dťsigne l'incapacitť de reconnaÓtre
la familiaritť d'un visage. Le sujet sait que ce qu'il regarde est un visage,
il est capable d'en dťsigner les ťlťments, mais ne parviens pas ŗ savoir si
ce visage lui est connu ou non (26).
Cela concerne frťquemment les cas de lťsions occipito-temporales infťrieures
et notamment celles du gyrus fusiforme droit.
Les travaux rťcents traitant de la reconnaissance prťcoce des visages montrent
les capacitťs du nouveau-nť ŗ reconnaÓtre le visage de sa mŤre, mais aussi l'importance
de l'expression faciale, dans le processus de reconnaissance. Un visage souriant
est gťnťralement reconnu plus vite et plus aisťment (27).
Ce qui va permettre la reconnaissance d'un visage ne peut en effet se limiter
ŗ une forme ťtablie une fois pour toutes (28).
Le visage change constamment en fonction des attitudes, des ťmotions, de l'ťtat
de la coiffure etc. Aussi, nous avons tous besoin de dťfinir, pour reconnaÓtre
un proche, des invariants caractťristiques de son visage, stockť dans notre
mťmoire ŗ long terme. Nous disposons ainsi d'une " unitť de
reconnaissance faciale (29)" , soit d'un stock mnťsique
subjectif qui nous permet de savoir si nous avons dťjŗ vu une personne. Ce stock
est subjectif dans la mesure oý ce qui est jugť comme caractťristique pour l'un,
ne le sera pas nťcessairement pour l'autre en fonction de facteurs historiques
ou contextuels propres ŗ chacun d'entre nous.
La notion de prosopagnosie au sens strict ne recouvre pas l'ensemble des causes
possibles de non reconnaissance d'un visage. En effet, un traitement perceptif
insuffisamment ťlaborť peut empÍcher le sujet le reconnaÓtre les aspects caractťristiques
et invariants des visages. Le dťficit concerne la qualitť du percept, de la
reprťsentation. Si certains auteurs (30)
dťsignent ce trouble sous le terme de prosopagnosie aperceptive, il peut Ítre
dťcrit comme un des effets d'une agnosie aperceptive au sens large. De mÍme,
quand la difficultť de reconnaissance des visages est associťe ŗ une atteinte
des connaissances sťmantiques sur la personne, cela relŤve davantage de pathologies
dťficitaires de type dťgťnťratives que de la prosopagnosie. La caractťristique
de ce type de cas est alors que l'incapacitť de reconnaissance visuelle des
visages est frťquemment associťe ŗ une phonoagnosie, soit une difficultť ŗ utiliser
les informations auditives (voie, bruits des pas, etc.) pour identifier une
personne. La prosopagnosie relŤve d'un trouble associatif. Elle est manifeste
quand le patient est incapable de reconnaÓtre un visage alors qu'il est parvenu
ŗ ťlaborer un percept correct du visage regardť et qu'il possŤde toujours en
mťmoire l'ensemble des informations sťmantiques le concernant. La confrontation
de la forme perÁue et du stock mnťsique (unitť de reconnaissance faciale) est
sans effet, elle ne permet mÍme pas de savoir si le visage regardť est familier.
Il s'agit d'une dťconnexion perceptivo-conceptuelle spťcifique aux visages,
trŤs caractťristique et d'un pronostique ťvolutif relativement mauvais, malgrť
la rťťducation.
Ces pathologies se retrouvent impliquťes prťfťrentiellement dans les lťsions pariťto-occipitales bilatťrales ou de l'hťmisphŤre droit (la voie du " oý", ou voie dorsale).
Parmi ces agnosies, on observe un dťficit de l'exploration de l'espace (extra-corporel le plus souvent) qui relŤve soit de tout ou partie des troubles neurovisuels inclus dans le syndrome de Balint soit d'une nťgligence spatiale unilatťrale. Si d'autres troubles de la perception visuo-spatiale existent concernant la localisation, la discrimination de l'orientation, de la distance et du mouvement (31), ils ont plus rarement une expression clinique propre.
 Le syndrome de Balint dťcrit en 1909 (32) conserve aujourd'hui tout son intťrÍt dans la mesure oý il regroupe, avec une expression maximale, la quasi totalitť des dysfonctionnements neuro-visuels observables dans les cas d'agnosies spatiales. Toutes les agnosies spatiales ne sont pas aussi graves, mais leurs symptŰmes sont ŗ rapprocher de ceux composant ce syndrome. En effet, ce syndrome, liť ŗ une lťsion bilatťrale des jonctions pariťto-occipitales, comporte trois types de troubles distincts (33) qui s'avŤrent trŤs invalidants. Les patients atteints de cette pathologie vont se comporter comme des aveugles, avec un regard fixe, des gestes imprťcis, des chocs et un dťplacement hasardeux ou assistť. Cela, alors que ces sujets pour peu qu'il soit possible de le tester, ont conservť une capacitť visuelle (champ et acuitť) qui ne permet pas de les classer parmi les aveugles ou mÍme les malvoyants au sens rťglementaire de ces termes (34).
Le syndrome de Balint dťcrit en 1909 (32) conserve aujourd'hui tout son intťrÍt dans la mesure oý il regroupe, avec une expression maximale, la quasi totalitť des dysfonctionnements neuro-visuels observables dans les cas d'agnosies spatiales. Toutes les agnosies spatiales ne sont pas aussi graves, mais leurs symptŰmes sont ŗ rapprocher de ceux composant ce syndrome. En effet, ce syndrome, liť ŗ une lťsion bilatťrale des jonctions pariťto-occipitales, comporte trois types de troubles distincts (33) qui s'avŤrent trŤs invalidants. Les patients atteints de cette pathologie vont se comporter comme des aveugles, avec un regard fixe, des gestes imprťcis, des chocs et un dťplacement hasardeux ou assistť. Cela, alors que ces sujets pour peu qu'il soit possible de le tester, ont conservť une capacitť visuelle (champ et acuitť) qui ne permet pas de les classer parmi les aveugles ou mÍme les malvoyants au sens rťglementaire de ces termes (34).
L'agnosie spatiale unilatťrale, encore appelťe hťminťgligence visuo-spatiale,
est prťsentťe classiquement comme une " incapacitť de dťcrire verbalement, de
rťpondre et de s'orienter sur la base des stimulations controlatťrales
ŗ la lťsion hťmisphťrique (37)" . Le patient hťminťgligent
se comporte comme si l'hemiespace controlťsionel n'existait plus. Il ne rťagit
plus spontanťment ŗ des informations visuelles mais aussi ŗ des informations
auditives, olfactives et tactiles. Il regarde prťfťrentiellement vers la droite,
explore spontanťment le seul espace droit, s'oriente vers la droite, au point
que dans sa vie quotidienne il manifeste des dťsadaptations importantes : dťsorientation
(ne pas retrouver ce qui est ŗ gauche ni parvenir ŗ se situer par perte des
repŤres spatiaux gauches), troubles de lecture et d'ťcriture (mauvais retours
ŗ la ligne), troubles de la reprťsentation (incapacitť ŗ se reprťsenter les
ťlťments situťs ŗ gauche d'une figure, d'un schťma ou d'une situation stockťe
en mťmoire), etc. Dans un grand nombre de cas, cette nťgligence peut inclure
l'espace corporel. Le patient ignorant un hťmicorps va avoir tendance ŗ se cogner
et Ítre en danger du cŰtť nťgligť (y compris dans les situations
d'hťmiplťgie) (38). Cela ne veut aucunement dire que
le patient n'est plus capable de percevoir des informations situťes du cŰtť
nťgligť, mais il ne va pas y porter attention. Cette perte de rťactivitť se
matťrialise non par une limite nette entre la zone nťgligťe et la zone prťservťe,
mais plutŰt par un gradient attentionnel, suivant lequel le stimulus le plus
ŗ droite a toujours la prťfťrence (39).
La lťsion, situťe le plus frťquemment ŗ droite, entraÓne une nťgligence gauche.
Les quelques cas de nťgligences droites, consťcutives ŗ une lťsion gauche sont
gťnťralement moins durables et moins marquťes (40).
Rťťducation des atteintes de la voie affťrente occipito-temporale
Les personnes qui prťsentent une agnosie visuelle des formes, des objets ou des images vont trŤs frťquemment considťrer que leur atteinte est ŗ relier avec une dťficience visuelle pťriphťrique et non la consťquence directe d'un trouble neuro-visuel. Ils vont se dťcrire comme mal voyants. Ce qu'ils ne parviennent pas ŗ reconnaÓtre est liť selon eux ŗ une mauvaise qualitť de l'image perÁue et non ŗ une dťficience du traitement cťrťbral de cette image. Ce phťnomŤne est d'autant plus net quand ils se retrouvent hospitalisťs dans notre ťtablissement, accueillant des patients atteints pour les trois quart de cťcitť ou de malvoyance sans atteinte neuro-visuelle. Cette confusion est elle-mÍme parfois accompagnťe d'un processus d' " aveuglisation " pour reprendre le terme de Claude SCHEPENS (41), c'est ŗ dire que ces patients adoptent un comportement paradoxal d'ťchec visuel. PlutŰt que de tenter, souvent sans succŤs, de voir (de parvenir ŗ reconnaÓtre correctement) un objet ou une image, ils ne vont plus chercher ŗ le faire, prťfťrant anticiper un ťchec probable plutŰt que de risquer de le subir.
Pour ces personnes, prťsentant une atteinte de la voie affťrente ventrale, trois cas sont ŗ distinguer.
Les agnosies aperceptives les plus graves, (agnosies de la forme avec trouble des processus perceptifs prťcoces) se manifestent sur le plan clinique par une incapacitť ŗ peu prŤs totale ŗ traiter les informations visuellement perÁues. L'extraction fond/forme est alťatoire et les ťlťments extraits prennent une place dans la conscience du sujet d'autant plus important qu'ils ont ťtť peu analysťs. Ces sujets se sentent envahis par des informations visuelles qu'ils ne parviennent pas ŗ traiter. La prise en charge de ce type de trouble va nťcessiter le recours ŗ d'autres modalitťs sensorielles pour, dans le meilleur des cas, aider le patient ŗ rťťtalonner ses perceptions visuelles, et dans les autres, ŗ parvenir nťanmoins ŗ agir en limitant les perturbations induites par la modalitť visuelle.
En revanche, quand l'atteinte concerne les processus perceptifs intermťdiaires ou tardifs (agnosies intťgratives ou de transformation), il est possible, par le recours ŗ la verbalisation, d'aider le patient ŗ affiner le traitement de l'information perÁue. Spontanťment, quand on lui demande de reconnaÓtre un objet, une forme ou une image, il va avoir tendance ŗ dire qu'il " ne voit pas ". Le travail consiste alors ŗ l'amener progressivement ŗ dťpasser cette rťponse dťfensive pour se donner le droit de formuler une hypothŤse interprťtative. Il s'agit de lui permettre de verbaliser, d'associer des mots ŗ ce qu'il perÁoit. Pour ce faire, deux conditions sont nťcessaires :
Le mÍme mťcanisme de recours ŗ la verbalisation a lieu dans les situations d'agnosie associative et asťmantique. Dans ces cas cependant, le recours ŗ la verbalisation va chercher ŗ aider le patient ŗ effectuer les associations appropriťes entre la perception qu'il a de la forme, perception gťnťralement correcte, et la reprťsentation mentale correspondante. Il s'agit de lui permettre, par un jeu d'essais assistť par le rťťducateur, de faire corresponde le percept de l'objet au concept en mťmoire ŗ long terme. De mÍme si le trouble est asťmantique, il s'agit de l'aider ŗ associer ce percept ŗ la dťnomination correcte, c'est ŗ dire ŗ lui permettre de corriger des erreurs dans le cheminement de l'arborescence sťmantique qui le conduit ŗ dťnommer l'objet perÁu. Si l'objet prťsentť est une bougie et que le sujet dit voir une lampe, l'erreur sťmantique peut Ítre corrigťe en aidant le sujet ŗ verbaliser les caractťristiques formelle et fonctionnelle de la lampe puis les comparer ŗ celle du percept. Le travail, rťalisť par le recours ŗ la verbalisation consiste non plus ŗ supplťer ŗ l'analyse de la forme comme dans le cas des agnosies aperceptives, mais ŗ favoriser l'association percept/concept, ou concept/dťnomination par une dťmarche volontaire de dťfinition verbale des images mentales par rapport ŗ des critŤres catťgoriels, fonctionnels ou sťmantiques notamment.
Il est ŗ noter que, dans la clinique, la ligne de partage entre les diffťrents troubles associatifs (accŤs perturbť au stock structural ou au stock sťmantique) est relativement tťnu. En effet, tout travail de verbalisation menť au niveau de l'imagerie mentale est efficace. Cela, mÍme si le patient a spontanťment tendance ŗ rechercher davantage la supplťance sensorielle (aller toucher le plus souvent) que l'exploitation verbale volontaire de l'imageries mentale stockťe en mťmoire.
Le cas des aphasies optiques est ŗ mettre ŗ part dans la mesure oý le sujet va prťsenter un trouble phasique ne concernant que la modalitť visuelle. La rťťducation peut s'appuyer sur des principes de verbalisation propres aux troubles associatifs, mais elle relŤve aussi gťnťralement d'un travail orthophonique plus large, s'intťressant aux autres troubles phasiques frťquemment associťs ŗ l'aphasie optique.
Ce que nous venons de prťsenter comme utilisation de la verbalisation pour aider le patient ŗ compenser de faÁon volontaire un traitement cťrťbral automatique de la forme dťficient, peut s'appliquer ŗ la rťťducation des patients prťsentant des alexies sans agraphie. En effet, ces patients vont ťprouver des difficultťs ŗ effectuer une analyse de leur perception visuelle suffisamment prťcise pour localiser l'emplacement, d'une diagonale, d'une boucle, dťnombrer les jambages, ne pas restreindre le traitement de la forme ŗ celui d'un de ces dťtails, etc. Leur compensation spontanťe, quand elle existe, fait appel ŗ l'analyse kinesthťsique, pour supplťer par le recours au mouvement ŗ ce manque de prťcision de l'information visuelle. Il est important de tenter avec eux, par une analyse verbalisťe de la forme perÁue de leur permettre avec l'aide d'un rťťducateur de faire correspondre ce qu'ils voient ŗ ce qu'il savent de la forme des lettres. Les aider ŗ formuler une rťponse, prťsentant frťquemment une erreur morphologique, puis ŗ partir des critiques et hypothŤses apportťes ŗ cette rťponse, les aider progressivement ŗ parvenir ŗ la reconnaissance visuelle de la lettre. Passer de cette lettre ŗ une, puis ŗ d'autres lettres, puis d'une reconnaissance de lettres ŗ un dťchiffrement de mot, puis ŗ une lecture la plus fluide possible en variant les caractťristiques formelles des caractŤres (nature, style et taille des polices) (42).
La rťťducation des patients qui prťsente des prosopagnosies est, elle,
fort diffťrente selon l'origine de ce trouble de la reconnaissance des visages.
S'il provient d'un dťficit du traitement perceptif de la forme du visage ou
des associations sťmantiques concernant la personne regardťe, nous sommes replacťs
dans le cas prťcťdent. L'utilisation de la verbalisation va chercher ŗ supplťer
de maniŤre consciente le traitement cťrťbral inopťrant.
En revanche, dans le cas de prosopagnosie vraie, caractťrisťe par un bon traitement
de la forme et du sens, mais par une incapacitť ŗ associer ce qui est regardť
ŗ ce qui est mis en mťmoire comme traits invariants significatifs de l'identitť
du sujet (unitť de reconnaissance faciale), cette stratťgie s'avŤre rarement
suffisante. Aussi, en plus des supports de rťťducation classiques
(43) cherchant ŗ restaurer l'association dťficiente, le recours
ŗ la verbalisation va tenter de compenser, autant que possible, cette dťficience.
Le patient va apprendre ŗ utiliser l'ensemble des informations apportťes par
celui qu'il tente de reconnaÓtre. Il va s'agir d'informations concernant les
vÍtements, la dťmarche, la posture, la silhouette, mais aussi de l'exploitation
des bruits et notamment ceux des pas et de la voix. Le recours ŗ la verbalisation
permet la reconnaissance ŗ condition que ce soit l'autre qui parle, pour que
sa voix, qui est elle correctement reconnue, permette de savoir qui il est.
La question est donc, pour le patient, de se mettre en situation favorisant
l'expression verbale de celui qu'il regarde. " Dis moi quelque chose [et un
simple bonjour peut suffir] et je te dirai qui tu es. " Le travail sera alors,
ťventuellement par des mises en situation rťelles ou hors contexte (jeu de rŰle),
d'entraÓner le patient ŗ surmonter l'inquiťtude que provoque sa non reconnaissance
visuelle pour amener, celui qu'il veux reconnaÓtre, ŗ parler.
Rťťducation des atteintes de la voie affťrente occipito-pariťtale
Ces atteintes provoquent des agnosies spatiales que l'on peut classer en deux catťgories du fait, tant de leurs manifestations symptomatologiques, que de leur mode de rťťducation : les agnosies spatiales de l'espace extra-corporel (type syndrome de Balint) et les agnosies spatiales unilatťrales.
Les agnosies spatiales de l'espace extra-corporel se manifestent principalement par une difficultť, voire une incapacitť totale, ŗ suivre visuellement un mouvement, mais aussi ŗ effectuer des mouvements sous le contrŰle de la vision. Plus le patient cherche ŗ regarder et moins il sait oý est ce qu'il voit. De ce fait, tout dťplacement, geste, marche, franchissement d'escalier, contournement d'obstacle devient problťmatique. La personne se cogne contre l'obstacle (ataxie) ou, par un ťvitement trop large, contre d'autres obstacles qui ne peuvent Ítre perÁus simultanťment au premier (simultagnosie). Il ne parvient pas ŗ retrouver ce qu'il a vu, ŗ chercher visuellement ce qu'il veut, ni ŗ suivre du regard ce qui passe dans son champ attentionnel.
Le point de dťpart du travail de la rťťducation est donc de permettre ŗ ce patient de rťintroduire le mouvement, de lui permettre de bouger en sťcuritť.
Pour cela deux conditions sont nťcessaires :
L'agnosie spatiale unilatťrale prťsente comme caractťristique que le patient n'a pas conscience de nťgliger un hťmi-espace et que la perception correcte de l'espace corporel n'est pas nťcessairement prťservťe.
Les moyens de rťťducation de cette pathologie sont ŗ la fois nombreux et fort discutťs.
Le premier d'entre eux, dťcrit depuis le plus longtemps, est unanimement reconnu. Il s'agit d'aider le patient ŗ lever l'anosognosie. Le patient nťglige un hťmi-champ, mais surtout, ŗ la diffťrence des situations d'amputation physiologique du champ visuel, il n'a pas conscience qu'il le nťglige. Il nťglige sa nťgligence. Aussi, est-il indispensable prťalablement ŗ toute action de rťťducation, de l'amener progressivement ŗ se rendre compte de son trouble et des consťquences de celui-ci. Lui montrer qu'il n'a mangť que la partie droite de son assiette, observť que la partie droite d'une publicitť, recopiť la moitiť droite d'une figure, etc.
Une fois cette conscience ťtablie, le travail va chercher ŗ dťvelopper l'exploration volontaire de l'espace nťgligť puis d'ancrer cette exploration afin que le sujet parvienne dans les situations les plus variťes de la vie quotidienne ŗ ne plus Ítre piťgť par cette nťgligence nťgligťe.
Les moyens utilisťs pour restaurer une exploration visuelle correcte dťpendent des hypothŤses avancťes pour expliquer l'origine du trouble
Le rŰle de la verbalisation dans ce type de prise en charge est double. D'une part, il faut aider le patient ŗ prendre conscience de son trouble. Il s'agit donc d'Ítre en mesure de lui dire ce qu'il n'a pas vu, de pointer avec lui des situations et perceptions qui n'ont pas ťtť traitťes du fait de leur localisation dans l'hťmi-champ gauche. Or, dire et montrer ce qui ne fonctionne pas est souvent d'autant plus difficile que le patient prťsente frťquemment d'autres troubles neuropsychologiques, moteurs ou sensoriels associťs ŗ son agnosie spatiale unilatťrale.
La part du verbal est aussi importante dans la mise en oeuvre des mťcanismes d'indiÁage spatial. Pour que le patient prenne l'habitude d'aller regarder ŗ gauche, il faut qu'il ait compris l'intťrÍt et mťmorisť la consigne soutenant cet indiÁage. TrŤs frťquemment cette mise en mťmoire passe par une mise en mot. Le patient convertit une stratťgie spatiale recomandťe en une consigne verbale, qu'il se rťpŤte en dťbut d'exercice et se reformule en situation d'ťchec ou d'hťsitation. Il est intťressant de constater qu'une fois ces stratťgies d'indiÁage ťtablies, le patient peut dťvelopper un comportement d'adaptation ŗ l'ťchec de l'exploration spatiale. Ainsi, quand il ne trouve pas ce qu'il cherche, il va formuler un rťsumť des consignes apprises (comme " Je dois aller chercher ŗ gauche " ou " J'ai du oublier de regarder ŗ gauche ") et, en le disant, il compense son trouble par une recherche dans l'hťmi-champ nťgligť. Toutefois cette compensation ne fonctionne que quand l'anosognosie a dťjŗ ťtť levťe, c'est ŗ dire quant le patient sait que ce qu'il cherche est prťsent et qu'il peut le trouver. Cela ne s'applique pas ou trŤs peu aux situations nouvelles, pour lesquelles le sujet n'a pas conscience de ce qu'il n'a pas traitť comme information provenant de la gauche, pas plus qu'aux activitťs simultanťes ou croisťes (rechercher visuellement et ťcrire ce qui a ťtť trouvť par exemple), oý la compensation de l'agnosie sera gťnťralement affectťe davantage ŗ une t‚che, qu'ŗ l'ensemble de celles proposťes.
Les diverses stratťgies compensatoires semblent avoir une incidence sur la rťgression des troubles pour peu qu'elles soient comprises par le patient et intťgrťes dans une dťmarche de rťadaptation s'appuyant sur les situations les plus concrŤtes possibles de la vie quotidienne. Si, ainsi que le souligne le modŤle thťorique de la dominance hťmisphťrique, il n'est pas souhaitable de multiplier les explications et dťmonstrations verbales, un renforcement par consignes verbales courtes et explicites de l'indiÁage perceptif est pleinement indiquť.
Rťťducation des atteintes de la voie effťrente
Il est trŤs important de ne pas confondre les troubles de types gnosiques, tel que nous venons de les prťsenter avec ceux d'origine practo-motrice. Ces derniers, prťsents majoritairement chez l'enfant ancien prťmaturť, sont souvent regroupťs sous le nom de dyspraxies visuo-spatiales. Ils concernent les patients porteurs de lťsions le plus souvent bilatťrales, sous corticales situťes essentiellement dans les rťgions pariťtales et s'exprime sous forme de trois catťgories de dysfonctionnement (57) :
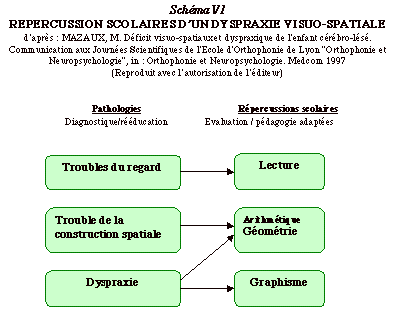
La prise en charge de ce type de pathologie s'oriente dans trois directions :
Dans ce dernier cas, il s'agit en effet de permettre au patient d'intťgrer les acquis fondamentaux sans avoir recours aux supports classiques en deux dimensions de type topologique (schťma, dessin, graphique, organigramme, etc.). Pour ce faire, il est important de revaloriser le verbal permettant ŗ l'enfant ŗ enrichir et prťciser son vocabulaire spatial et en aidant les pťdagogues ŗ remplacer dans leurs explications et dans leur logique de prťsentation, de l'espace par du temps. Tel schťma que l'enfant ne peut ni interprťter, ni reproduire, doit Ítre remplacť par une explication verbalisťe. Les informations topologiques simultanťes doivent Ítre converties en analyse sťquentielle verbale (60). Les relations topologiques sont converties en relations chronologiques. Pour ces enfants l'aisance verbale n'est pas un vernis, mais une compensation efficace qu'il est indispensable d'encourager.
Cas particulier des anosognosies
Un nombre significatif de patients prťsentant des atteintes cťrťbrales manifestent, outre d'ťventuels troubles neuro-visuels, une anosognosie. C'est ŗ dire qu'en l'absence de perturbations cognitives de type confusionnel ou dťficitaire, le sujet manifeste une mťconnaissance de ses troubles, alors que les informations permettant de les connaÓtre lui son toujours accessibles. Il n'a conscience de ces dťficiences et symptŰmes que si on les lui dťmontre. Cette conscience ne tient que si un tiers la porte, sans que l'on puisse incriminer un dťficit mnťsique ou attentionnel. Ce type de trouble est ŗ diffťrencier des mťcanismes psychologiques dťfensifs ou adaptatifs de dťni ou de dťnťgation dans la mesure oý son origine est neurologique (61) (mÍme s'il n'est pas possible d'en dťfinir une localisation cťrťbrale type) (62). Ce symptŰme, proposť par Babinski en 1914 (63) et trŤs frťquemment associť ŗ une hťmiplťgie gauche (64), est vťritablement un trouble de la conscience de soi (65). Le patient est capable de comprendre et de reconnaÓtre la gravitť de son ťtat, il est en mesure de prendre conscience, mais cette conscience labile, ne permet pas une modification de l'image de soi intťgrant le dťficit. Soit il est d'accord avec l'avis et les dťmonstrations formulťes mais semble oublier cet avis, soit, il refuse non pas l'avis lui-mÍme (par exemple le fait d'avoir une hťmiplťgie) mais les incapacitťs pratiques, consťquences prťsentes et ŗ venir du dťficit.
Pour ces patients, la rťadaptation est difficile et frťquemment d'un pronostic rťservť, dans la mesure oý ils vont devoir se mobiliser durablement pour compenser un trouble dont ils n'ont pas une conscience stable. Le prťalable de la prise en charge est donc de tenter d'aider ces patients ŗ lever progressivement leur anosognosie.
Ce travail incombe au psychologue mais aussi ŗ l'ensemble de l'ťquipe soignante. En effet, pour tenter d'ancrer chez le patient une conscience de son ťtat adaptťe ŗ la rťalitť de ses troubles, il est important de croiser deux dťmarches distinctes.
De nombreuses autres situations pourraient servir de support pour illustrer le rŰle de la verbalisation dans la prise en charge des patients prťsentant des troubles neurovisuels. Ce rapide survol de quelques modalitťs de prise en charge n'est qu'une esquisse d'un travail rťadaptatif complexe, pluridisciplinaire et souvent menť sur du moyen ou du long terme.
Il est cependant rťvťlateur de plusieurs ťvolutions capitales (67) en ce qui concerne nos capacitťs d'intervenants de soins, ŗ aider ces personnes :
Sources :
GRIFFON, P. Troubles neuropsychologiques de la vision. DiplŰme d'Universitť : "Approche neuropsychologique et clinique du Handicap", Universitť Denis Diderot
Paris VII, Paris 2002,
GRIFFON, P. Verbaliser pour susciter la reprťsentation. La part du verbal dans la rťťducation des troubles neuropsychologiques. Communication aux journťes de l'ALFPHV, Toulouse 2002.
Date de création : 21/04/02, (dernière mise à jour le 22/01/11)
Notes :
(1) GAILLARD, F. Dťveloppement de la perception visuelle. Actes des journťes de l'A.L.F.P.H.V. Lausanne 1984
(2) VITAL-DURAND, F. Quelques donnťes de base fondamentales sur la vision et mesure des capacitťs visuelles chez le nourrisson. Communication au colloque de la F.I.S.A.F. "Les basses visions". Marseille 1991
(3) HATEWELL, Y. Le dťveloppement des perceptions tactiles et des coordinations visuo-tactiles : implication pour l'ťducation des dťficients visuels. Le Courrier de Suresnes 1992, nį 56, 53-59
(4) MAZAUX, M. Dťficit visuo-spatiaux et dyspraxique de l'enfant cťrťbro-lťsť. Communication aux Journťes Scientifiques de l'Ecole d'Orthophonie de Lyon "Orthophonie et Neuropsychologie", in : Orthophonie et Neuropsychologie. Medcom 1997
(5) MAZAUX, M. Dťficits visuo-spatiaux et dyspraxiques de l'enfant atteint de lťsions cťrťbrales prťcoces. Masson 1995, 77-82
(6) REUCHLIN, M. Psychologie PUF 1979
(7) RODE, G. Les troubles neurovisuels. Communication aux Journťes Scientifiques de l'Ecole d'Orthophonie de Lyon "Orthophonie et Neuropsychologie", in : Orthophonie et Neuropsychologie. Medcom 1997
(8) BULLIER, J. Architecture fonctionnelle du systŤme visuel. In : BOUCART, M., HENAFF, A-M., BELIN, C. Vision : aspects perceptif et cognitifs. Solal 1998 et CECCALDI, M., BENELHADJ, M. Perception du mouvement et pathologie cťrťbrale. In : Vision : aspects perceptifs et cognitifs. BOUCART, M., HENAFF, M.A., BELIN, C. Editions Solal 1998 203-214
(9) CHOKRON, S. PhťnomŤne de vision implicite chez des patients porteurs de troubles neurovisuels d'origine centrale. In : Vision : aspects perceptifs et cognitifs. BOUCART, M., HENAFF, M.A., BELIN, C. Editions Solal 1998 101-114
(10) BABUR, J., RUDDOCK, K., WATERFIELD, V. Human visual responses in the absence of the geniculo-calcarine projection. Brain, 1980, 103, 905-928
(11) BLYTH, I., BROMLEY, J., KENNARD, C., RUDDOCK, K. Residual vision in patients with retrogeniculate lesions of the visual pathways. Brain 1987, 110, 887-905
(12) CECCALDI, M., MESTRE, D., BROUCHON, M., BALZAMO, M., PONCET, M. Autonomie dťambulatoire et perception visuelle du mouvement dans un cas de cťcitť corticale quasi-totale. Revue Neurologique 1992, 148, 343-349
(13) HUMPHREYS, G., RIDDOCH, M. Visual Object Processing : A Cognitive Neuropsychological Approach. 1987, Lawrences Erlbaum Associates Publishers
(14) BERGEGO, C., PRADAT-DIEHL, P., DELOCHE, G., LAURIOT-PREVOST, M.C. La reconnaissance des formes et des objets : intťrÍt dans la comprťhension des agnosies visuelles. Annales de rťadaptation et de mťdecine physique 1989, 32, 563-583
(15) BOUCARD, M. Les modŤles de la reconnaissance des objets. in : BOUCARD, M., HENAFF, M-A, BELIN, C. Vision : aspects perceptifs et cognitifs. Solal 1998, 215-228
(16) CHARNALLET, A. Evaluation des agnosies visuelles. Communication au forum annuel de la Sociťtť de neuropsychologie de langue franÁaise "La vision : aspects perceptifs et cognitifs" Paris 1997, in : La vision aspects perceptifs et cognitifs. Solal 1988 279-302
(17) BOUCARD, M., HUMPHREYS, G. The computation of perceptual structure from collinearity and closure : normaly and pathology. Neuropychologia 1992, 30, 527-546
(18) FREUD, S. On aphasia. A critical study. Imago 1891
(19) MAZAUX, JM., DEHAIL, P., ORGOGOZO, JM., DELEPLANQUE, B. Agnosie visuelle. Encycl. Med. Chirg. Neurologie 1999, 17-021-b-10
(20) MARR, D. Vision : a computational investigation into the humain representation and processing of visual information. W.H. Freeman and Compagny 1982
(21) BARBIZET, J., DUIZABOT, P. Neuropsychologie. Masson 1985
(22) SIEROFF, E. L'alexie sans agraphie. In : Vision : aspects perceptifs et cognitifs. BOUCART, M., HENAFF, M.A., BELIN, C. Editions Solal 1998, 323-338
(23) HECAEN, H. Introduction ŗ la neuropsychologie, 1972, Larousse
(24) RAPP, B., CARAMAZZA, C. Spatially determined deficits in letter and word processing. Cognitive Neuropsychology, 1991, 8, 275-311
(25) PERRI, R., BARTLOLMEO, P., SILVERI, M.C. Letter dyslexia in a letter-by-letter reader. Brain & Language 1996, 53, 390-407
(26) VERSTICHEL, P. Prosopagnosie et reconnaissance des visages. Revue de neuropsychologie, 1997, vol 7, nį 1, 84-86
(27) DE SCHONEN, S. Les premiers regards. Science et Vie, Hors sťrie nį 177, 1991, 44-51
(28) BAUDOIN,J-Y., TIBERGHIEN, G. Le genre est-il un facteur de la reconnaissance de visage? In Cognito 2000, 16 , p.25-32 (http://www-leibniz.imag.fr/RESEAUX/incognito/).
(29) BRUCE, V., YOUNG, A. Understanding face recognition. British Journal of Psychology, 1986, 77, 305-327
(30) DE RENZI, E., FAGLIONI, P., GROSSI, D., NICHELLI, P. Apperceptive and associative forms of prosopagnosia. Cortex, 1991, 27, 213-221
(31) VIGHETTO, A. Les troubles visuo-spaciaux. In : Vision : aspects perceptifs et cognitifs. BOUCART, M., HENAFF, M.A., BELIN, C. Editions Solal 1998 88-100
(32) BALINT, R. Seelenlšhmung des ę Schauens Ľ, optische Ataxie, raŁmliche StŲrung der Aufmerksamkeit. Monatschr Psychiat Neurol, 1909, 25, 51-81
(33) GUARD, O., PERENIN, M.T., VIGHETTO, A., GIROUD, M., TOMMASI, M., DUMAS, R. Syndrome pariťtal bilatťral proche d'un syndrome de Balint. Revue Neurologique 1984, 140, 358-367
(34) Dťfinis en France notamment par : l'article 174 du Code de l'aide sociale. Loi du 30 juin 1975 et le Guide BarŤme pour l'ťvaluation des dťficiences et incapacitťs des personnes handicapťes. Dťcrets nį 93-1216 et 93-1217 du 4 novembre 1993 et le dťcret nį77-1549 du 31 dťcembre 1977
(35) VIGHETTO, A. Les troubles visuo-spatiaux. In : Vision : aspects perceptifs et cognitifs. BOUCART, M., HENAFF, M.A., BELIN, C. Editions Solal 1998 88-100
(36) MICHEL, F., JEANNEROD, M., DEVIC, M. Trouble de l'orientation visuelle dans les trois dimensions de l'espace. Cortex 1965, 1, 441-465
(37) HEILMAN, K., VALENSTEIN, E. Mechanisms underlying hemispatial neglect. Ann. Neurol. 1979, 5, 166-170
(38) CHOKRON, S. Prise en charge neuropsychologique des troubles neurovisuels d'origine centrale. In : Vision : aspects perceptifs et cognitifs. BOUCART, M., HENAFF, M.A., BELIN, C. Editions Solal 1998 115-132
(39) VIADER, F. Les agnosies spatiales. In LECHEVALIER, B., EUSTACHE, F., VIADER, F. Perception et agnosies. De Boeck Universitť 1995 et FRENAY, C., BEIS, J.M., RODE, G., BOISSON, D., ANDRE, J.M., EYSSETTE, M. L'extinction visuelle.Communication au colloque "Les syndromes de nťgligence spatiale" des Entretiens de Mťdecine Physique et de Rťadaptation Montpellier 1998
(40) HALLIGAN, P.W., MARSHAL, J.C., WADE, D.T. Do visual field deficits exacerbate visuo-spatial neglect ? Journal of Neurology 1990, 53, 487-491
(41) SCHEPENS, C. Les aspects spťcifiques de la formation professionnelle des personnes amblyopes. Communication aux journťes de l'ALFPHV., Dijon 1993
(42) DUCARNE, B., BARBEAU, M. Neuropsychologie visuelle, ťvaluation et rťťducation. De Boeck Universitť Sa. Bruxelles 1993
(43) HOUWEN, M. Essais de rťťducation ergothťrapique des troubles prosopagnosiques chez des patients adultes cťrťbro-lťsťs. Mťmoire de fin d'ťtude ISCAM 1993
(44) RENOUX, P.F., LESAGE, D., GRIFFON, P. Rťadaptation des sujets prťsentant des troubles neuro-visuels dans les centres de rťťducation fonctionnelle pour aveugles ou malvoyants de Marly-le-Roi. Prťsentation d'un cas. Communication au congrŤs PCH'96 Laboratoire Perception Cognition Handicap, Universitť Lyon 2 Bron 1996
(45) COYETTE, F. Les "prothŤses mnťsiques" : mťthodologie d'apprentissage et limites. Communication aux journťes d'Etude d'Ergothťrapie "Ergothťrapie tous azimuts" Bruxelles 2000
(46) GRIFFON, P. Troubles neuropsychologiques de la vision. Intervention pour le DiplŰme d'Universitť : ę Approche neuropsychologique et clinique du Handicap Ľ (http://www.sigu7.jussieu.fr/comm/ufr14E.htm), Universitť Denis Diderot Paris VII, Paris 2002
(47) SERON, X., DELOCHE, G., COYETTE, F. A retrospective analysis of a single case neglect therapy : A point of theroy. In Seron, X., DELOCHE, G. Cognitive Approaches in Neuropsychological Rehabilitation. Lawrence Erbaum Associates, 1989, 289-316
(48) HEILMAN ; K., WASTON, R., VALENSTEIN, E. Neglect and related disorders. In HEILMAN, K., VALENSTEIN, E. Clinical Neuropsychology. Oxford University Press 1993, 279-336
(49) KINSBOURNE, M. Orientational lias model of unilateral neglect : Evidence from attentional gradients within hemispace. In ROBERTSON, I., MARSHALL, J. Unilateral Neglect : Clinical and Experimental Studies. Lawrence Erlbaum Associates 1993, 63-86
(50) BISIACH, E. Mental Representation in Unilateral Neglect and Related Disorders : The Twentieth Bartlett Memorial Lecture. The Quarterly Journal of Experimental Psychology, 1993, 46A (3), 435-461
(51) WIARD, L., BON SAINT COME ? A., DEBELLEIX, X., PETIT, H., JOSEPH, P., MAZAUX, J., BARAT, M. Unilateral neglect syndrome rehabilitation by trunk rotation and scanning training. Arch. Phys. Med. Rehabil. 1997, 78, 424-429 et BON SAINT COME, A., WIART, L., DEBELLEIX, X. Une nouvelle mťthode de rťťducation de l'hťminťgligence. Annales de Kinťsithťrapie. 1996 23, 3, 106-112
(52) ANDRE, J., BEIS, J., PAYSANT, J., CHELLIG, L. Les bases thťoriques aux techniques de rťťducation des nťgligences spatiales. In Les Syndromes de nťgligence spatiale. Masson 1998
(53) PRADAT-DIEHL, P., MARCHAL, F., DURAND, E., MAZEVET, D., TAIFFEFER, C., M. IndiÁage visuel et rťentrainement ŗ l'exploration visuelle chez les patients hťminťgligents. Communication au colloque "Les syndromes de nťgligence spatiale" des Entretiens de Mťdecine Physique et de Rťadaptation Montpellier Masson 1998 235-243
(54) BENAIM, C., LEBLOND, C., PERENNOU, D., PELISSIER, J. Validitť des tests de barrage. Communication au colloque "Les syndromes de nťgligence spatiale" des Entretiens de Mťdecine Physique et de Rťadaptation Montpellier Masson 1998 35-44
(55) BRUN, V., BENAIM, C., THOUZELIER, J., KUNNERT, J., DHOMS, G. IntťrÍt du test de l'image des boeufs pour un dťpistage rapide de la nťgligence spatiale. Communication au colloque "Les syndromes de nťgligence spatiale" des Entretiens de Mťdecine Physique et de Rťadaptation Montpellier Masson 1998 55-60
(56) BERGEGO, C., AZOUVI, P., SAMUEL, C. Validation d'une ťchelle d'ťvaluation fonctionnelle de l'hťminťgligence dans la vie quotidienne : l'E C.B. Annales de rťadaptation et de mťdecine physique 1995
(57) MAZEAU, M. Dťficits visio-spatiaux et dyspraxies de l'enfant. Masson 1996
(58) VALENCIA, O.,QUENEY-ROUYER, A.P.,LUC-PUPAT, E. Dťpistage d'une dyspraxie visuo-spatiale, avant ou pendant le cycle des apprentissages fondamentaux. Journal d'ergothťrapie nį2, Masson, juin 1996 72-78
(59) SPRENGER-CHAROLLES, L.,CASALIS, S. Lecture et ťcriture : acquisition et troubles du dťveloppement. PUF 1996
(60) MAZEAU, M. Op. Cit.
(61) AUBIN, G., LE GALL, D., JOSEPH, A. Prise de conscience et dťni des dťficits. in Neuropsychologie des traumatismes cr‚niens graves de l'adulte. Frison Roche 1995 249-260
(62) BOISSON, D., RODE, G. L'anosognosie. In : PERENNOU, D., BRUN, V., PELISSIER, J. Les syndromes de nťgligence spatiale. Masson 1998, 121-127
(63) BABINSKI, J. Contribution ŗ l'ťtude des troubles mentaux dans l'hťmiplťgie organique cťrťbrale (anosognosie). Rev. Neurol. 1914, 27, 845-848
(64) LEVINE, D, CALVINO, R., RINN, W. The pathologenesis of anasognosia for hemiplegia. Neurology 1991, 41, 1770-1781
(65) OPPENHEIM-GLUCKMAN, H. Atteinte de la conscience de soi et du handicap chez les patients cťrťbro-lťsťs. Confrontations psychiatriques 1998, 39, 113-128
(66) OPPENHEIM-GLUCKMAN, H. Le psychiatre-psychanalyste confrontť aux patients cťrťbrolťsťs. L'Information Psychiatrique 73 9 novembre 1997 905-910
(67) EUSTACHE, F. Rťťducation neuropsychologiques : Historique, dťveloppements actuels et ťvaluations. De Boeck Universitť 1997
(68) JOCKIK, C. Evolution et application de la neuro-psychologie dans la pratique clinique en rťťducation et rťadaptation. Communication ŗ la confťrence "Actualitť en neuro-psychologie" IFER, Rennes, 1998 et SEVE-FERRIEU, N. Bilan ťcologique et classique : Quelle complťmentaritť en ertothťrapie. Actes des ę Journťes Rťgionale d'Ergothťrapie Ľ HŰpital Percy 1996
Courriel : pierre.griffon@orange.fr |