Mťthodologie et prťsentation de la population ťtudiťe
La population de rťfťrence de cette ťtude est constituťe par la cohorte des patients hospitalisťs dans l'ťtablissement (Centre de Rťťducation Fonctionnelle pour Aveugles ou Malvoyants[5], Unitť 1) de novembre 1987 ŗ mars 2001, soit 812 personnes atteintes d'une dťficience visuelle initiale ou acquise et ťventuellement associťe ŗ d'autres dťficiences (auditive, motrice, intellectuelle ou comportementale).
A cette population de rťfťrence, est comparť les sept derniers patients reÁus en rťťducation ces 14 derniers mois et ‚gťs de 73 ans ou plus. Ce groupe de patients ťtait composť de quatre femmes ‚gťes de 79, 80, 81, et 83 ans et de trois hommes ‚gťs de 73, 77 et 83 ans. Ces personnes ťtaient donc trŤs significativement plus ‚gťes que la moyenne des patients reÁus (Tableau I).
† † †
| Patients ‚gťs | Population totale | |
| Age moyen ŗ l'entrťe | 79 ans | 37 ans |
| Ecart type | 3,5 ans | 11,8 ans |
Leur hospitalisation dans l'ťtablissement faisait suite ŗ une rťduction de
leur indťpendance dans les dťplacements, la rťalisation des activitťs de la
vie quotidienne et/ou dans la maÓtrise des moyens de communication ťcrite du
fait de la prťsence ou de l'aggravation de leur dťficience visuelle. Cinq d'entre
eux ťtaient atteints de dťgťnťrescence maculaire liťe ŗ l'‚ge[6],
un de rťtinopathie pigmentaire[7] et
le dernier de glaucome chronique. Leur potentiel visuel ťtait fortement rťduit,
mais toujours existant, les classant dans la catťgorie des malvoyants[8]
telle que la dťfinie l'OMS (personne prťsentant une dťficience visuelle mÍme
aprŤs traitement et/ou meilleure correction optique dont l'acuitť visuelle est
comprise entre 6/18 (0,3) et 3/60 (0,05), ou dont le champ visuel est infťrieur
ŗ 10į autour du point de fixation, mais qui utilise -ou est potentiellement
capable d'utiliser- sa vue pour planifier et/ou exťcuter une t‚che), soit les
catťgories de dťficience visuelle 1 et 2 de la CIM-10.
Lŗ encore, la diffťrence par rapport ŗ la population totale des patients reÁus
dans l'ťtablissement est marquťe[9].
En effet, seul 55 % de l'ensemble des patients ont une dťficience visuelle consťcutive
ŗ une pathologie seulement ophtalmologique. Les autres prťsentent une atteinte
visuelle suite ŗ une intoxication ou ŗ l'ťvolution d'une pathologie gťnťrale
(diabŤte, sclťrose en plaque, etc.) pour 13 % d'entre eux, ou suite ŗ une lťsion
cťrťbrale pour 32 % d'entre eux. De plus, si la part des non voyant au sens
strict, c'est-ŗ-dire ne disposant d'aucune perception de lumiŤre, n'est pas
majoritaire, elle reste non nťgligeable (de l'ordre d'un patient sur quatre).
Analyse des rťsultats de rťťducation
Il a semblť intťressant de prťsenter une rapide analyse des rťsultats obtenus
par ces quelques personnes malvoyantes ‚gťes de plus de 73 ans, en termes d'autonomie,
ŗ l'issue de leur rťťducation. Sans tenter une analyse exhaustive de la situation
de ces sujets (telle qu'on pourrait le faire par le biais d'outils comme la
Mesure d'Indťpendance Fonctionnelle ou l'Indice de Rendement Occupationnel)
il est toutefois possible d'apprťcier de faÁon pragmatique le niveau d'autonomie
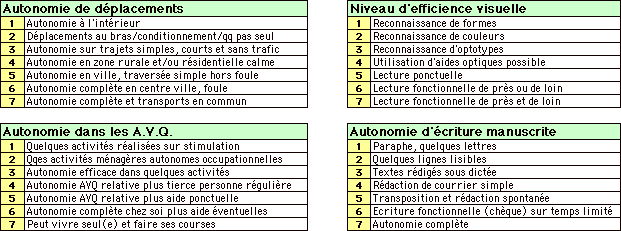
atteint. Pour cela les rťsultats des patients ont ťtť estimťs ŗ partir de grilles
ŗ sept niveaux, couvrant diffťrents domaines clefs, abordťs durant la prise
en charge†: les dťplacements, l'indťpendance dans les activitťs de la vie quotidienne
(AVQ), le niveau d'efficience visuelle atteint (contrŰle oculomanuel, reconnaissance
de formes et couleurs, lecture) et la maÓtrise de l'ťcriture manuscrite (tableau
II). ņ partir de ces grilles, est comparť le niveau d'autonomie ŗ l'entrťe et
ŗ la sortie (Tableau III)
† †

†
†
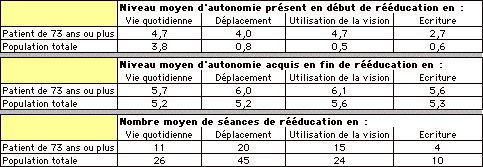
Notre ťchantillon de patients ‚gťs est trop rťduit pour pouvoir, ŗ partir de ces donnťes, tirer des conclusions gťnťrales. Toutefois il semble ťvident, au vu de ces chiffres, que les patients ‚gťes malvoyant prťsentent, en dťbut d'hospitalisation, un niveau moyen d'autonomie supťrieur ŗ celui de l'ensemble des patients que nous recevons. En effet, leur potentiel visuel conservť leur permet de maintenir un rťel niveau d'activitť et d'indťpendance, mais aussi la baisse de leur vision n'ťtant pas brutale, ils ont mis en place progressivement des adaptations et compensations, ce que rťalise plus difficilement une personne qui doit faire face d'un coup ŗ une baisse visuelle.
Aussi les rťsultats qu'ils peuvent obtenir ŗ l'issue de leur prise en charge, s'ils sont bons, voire souvent meilleur que ce qui s'observe pour l'ensemble de la population, ne tťmoignent en fait que d'une relativement faible ťvolution de leur indťpendance fonctionnelle.
Si, comme nous le verrons, ces progrŤs vont avoir une grande importance dans leur vie quotidienne et sociale[10], ils ne reprťsentent pas un bouleversement de leurs habitudes, de leurs stratťgies gestuelles, ni ne rťvolutionnent leur processus de compensation de la dťficience visuelle.
Le changement rťalisť lors de leur rťťducation prťsente un intťrÍt qualitatif ťvident pour un changement quantitativement limitť.
Une rťťducation spťcifiquement adaptťe ŗ la personne ‚gťe ou trŤs ‚gťe malvoyante
Il est extrÍmement important de pouvoir adapter la rťťducation ŗ la personne
‚gťe. En effet, cette derniŤre va prťsenter des caractťristiques, tant au niveau
de sa demande d'aide, de ses objectifs de rťťducation que de
ses capacitťs d'adaptation[11], fort diffťrentes de
celles que l'on rencontre chez un adulte rťcemment devenu malvoyant.
1) Contenir le risque d'accťlťration du vieillissement
La survenue ou l'aggravation d'une dťficience chez une personne ‚gťe risque
de provoquer un mouvement d'accťlťration du vieillissement, parfois fort invalidant
s'il n'est pas pris en charge, et contenu, de maniŤre adaptťe[12].
La dťficience visuelle comme rťvťlateur d'‚ge
C'est la dťficience nouvelle qui va amener le sujet ŗ prendre conscience de ce qu'il ne peut plus faire[13]. L'atteinte visuelle va devenir la cause d'incapacitťs jusque-lŗ ignorťes : ę†c'est ŗ cause de ma vue que je peux plus faire mes courses†!†Ľ, ę†moi qui aimais tellement lire, je me souviens autrefois, il m'arrivait de passer la nuit ŗ finir un livre, (ä) mais maintenant, depuis que j'ai Áa aux yeux†Ľ, etc.
Est-ce aussi ťvident que cela y parait†?
La personne ‚gťe va, ŗ cause de sa dťficience visuelle, devoir d'un coup ou pour le moins de maniŤre accťlťrťe, prendre conscience de son ‚ge. Or cette prise de conscience a ťtť gťnťralement d'autant plus repoussťe que l'‚ge est avancť. La notion d'‚ge est une notion qui se conÁoit de maniŤre continue, (nous savons tous que nous vieillissons chaque jour un peu plus) mais qui se perÁoit de faÁon totalement discontinue. Ce qui fait que telle personne va se sentir plus vieille, est qu'elle va butter d'un coup, fortuitement le plus souvent, sur une ťvidence dťsagrťable qui souligne une incapacitť ou un fait jusque-lŗ ignorť. (Ne plus pouvoir monter une cŰte sans se mťnager une pause, ne plus se souvenir d'une poťsie connue, voir apparaÓtre une touffe de cheveux blancs, etc.) La perception de l'‚ge ne s'ťlabore pas au jour le jour, mais en fonction de quelques situations de rťussites ou d'ťchecs qui vont indiquer et valider, tant la maturation de l'enfant que le vieillissement de l'adulte. Quand une personne ‚gťe nous parle de son plaisir de la lecture, de quoi nous parle-t-elle†en rťalitť ? De la lecture qui lui ťtait possible de faire, parfois pťniblement il y a quelques mois, alors que sa vision le lui permettait encore, ou de ses souvenirs marquants comme sa dťcouverte de Balzac quand elle avait 20 ans†? Il y a de fortes chances que le souvenir de jeunesse, auquel est attachť un souvenir de plaisir soit pour elle, ce qui compte le plus. C'est ę†autrefois†Ľ qu'elle passait ses nuits ŗ lire, mais cela fait en rťalitť bien longtemps que ce ne lui est plus possible. Dans l'expression de son dťsir de pouvoir lire ŗ nouveau, malgrť la dťficience visuelle quelle est la part du dťsir, moins conscient mais beaucoup plus fort, de retrouver sa jeunesse et les ťmotions fondatrices qui s'y attachaient. En effet, cette personne s'est constituťe ŗ partir de ces ťmotions et rťussites personnelles sociales ou intellectuelles. Pouvoir vťrifier, du fait de la dťficience visuelle, qu'elles ne lui seront dťfinitivement plus accessibles est une remise en cause narcissique violente :"je ne suis plus capable de faire ce qui a fait ce que je suis"[14].
La prise de conscience brutale de l'‚ge et de la dťficience qui le rťvŤle est alors perÁue comme une rťduction de l'Ítre, une atteinte ŗ l'image de soi. Il est donc essentiel de pouvoir avec la personne effectuer une estimation aussi rťaliste que possible de l'autonomie de lecture existante juste avant l'atteinte visuelle, ou juste avant la derniŤre et plus importante rťduction de son efficience de lecture. Et ce qui est vrai pour la lecture va l'Ítre pour les diffťrents domaines oý la dťficience intervient. Pour chacun d'entre eux, le dťbut du travail menť par l'ťquipe soignante va Ítre un travail d'objectivation de l'efficience et de l'autonomie effectivement perdue depuis peu.
La dťficience visuelle comme facteur de dťcompensation
sociale
Un deuxiŤme ťlťment, induit par la dťficience visuelle, va jouer un rŰle
important dans l'adaptation matťrielle et psychologique de la personne ‚gťe.
Le troisiŤme ‚ge est parfois celui des ťquilibres socio-relationnels anciens
et figťs. Le sujet a tissť avec son voisinage, sa famille et ses relations amicales
un ensemble de relations, d'actions ou d'assistances qui sont devenues des habitudes
indispensables ŗ son autonomie. La survenue d'une dťficience visuelle risque
de faire s'ťcrouler l'ensemble de ces habitudes nťcessaires et amener le sujet
ŗ effectuer ce que nous† pouvons appeler "une dťcompensation sociale".
Ainsi, par exemple, faute de descendre faire ses courses ŗ l'heure habituelle, madame X ne rencontrera plus madame Y. Or cette derniŤre l'aidait ŗ porter son sac ŗ provisions, au retour. Sans elle, ce sac est finalement trop lourd pour ses forces, c'est ŗ dire pour l'‚ge, de madame X. Monsieur W, chef de rayon de boucherie du petit super marchť est trop occupť pour conseiller sur le choix des produits frais et lire les ťtiquettes mal contrastťes. De mÍme, quand elle passe devant la pharmacie, Madame X ne peut plus s'asseoir sur la chaise et se reposer dix minutes en discutant avec la pharmacienne Madame Z, la chaise est occupťe.
Comme elle voit plus mal de prŤs depuis quelque temps, elle est de plus en plus lente et donc en retard pour faire ses courses. A force de retard, l'habitude de rencontrer madame Y, d'Ítre assistť par Monsieur W et de se reposer chez Madame Z se perd et avec elle l'indťpendance pour faire ses courses. Cela, bien que l'activitť en soi reste apparemment possible, la gÍne visuelle de prŤs n'empÍchant pas les dťplacements de madame X.
Mais, si l'on tente d'analyser la situation qui prťvalait juste avant l'aggravation de la dťficience visuelle, que constate-t-on†? L'indťpendance pour faire ses courses dont nous parle la personne, n'ťtait au mieux qu'une autonomie. L'ensemble des capacitťs nťcessaires au dťplacement, au choix et au transport des achats n'ťtait dťjŗ plus prťsent. Mais la personne avait su compenser progressivement ses lacunes par le recours ŗ une assistance (ou compensation sociale), qui ne portait pas trop sur l'entourage car elle ťtait divisťe entre de nombreux acteurs. Cette autonomie ressemblait fort ŗ un ch‚teau de cartes. Il suffit qu'une seule tombe (ne plus pouvoir commencer ses courses ŗ la mÍme heure) pour que toutes tombent. L'autonomie, apparemment maintenue, ne tenait en fait que si rien ne changeait. Elle ne tenait que par habitude[15].
Or, une fois ces habitudes perdues, il est fort difficile de relancer volontairement un processus comparable ou de rťactiver l'ancien. La modification de son mode de vie, a rel‚chť le tissu d'aide et de relation qui lui permettait de vivre de faÁon relativement autonome. Les habitudes se sont perdues, la dťficience est devenue la raison, le prťtexte, d'un ťloignement de fait des relations de proximitť et de dťsadaptation matťrielle[16].
Un risque d'enkystement dťpressif
Le sujet ‚gť a du mal, dans un grand nombre de cas, ŗ effectuer un travail de
deuil vťritablement opťrant[17]. La
pratique montre que frťquemment se produit un enkystement dťpressif. Le handicap
est intťgrť douloureusement aprŤs avoir ťtť dťniť. Les trois ťtats psychologiques
caractťristiques du travail de deuil : dťnťgation, dťpression et rťaction sont
prťsents, mais plus indistincts, notamment en ce qui concerne
la troisiŤme phase du deuil, la rťaction[18]. Cette
derniŤre, au lieu d'Ítre une rťaction positive du sujet, ressemble ŗ une dťpression
attťnuťe. La vie recommence, continue, mais avec une tonalitť plus sombre, un
ťlan vital davantage rťduit et une trŤs forte sensibilitť ŗ la frustration des
dťsirs, ou des plaisirs visuels. La personne exprime ses plaintes, met en avant
les raisons qu'elle peut avoir d'Ítre inconsolable, un peu comme si elle surinvestissait
aprŤs coup l'acte de voir. Ce comportement dťpressif a minima peut aller lentement
en se rťduisant, ou plus frťquemment, il perdure en l'ťtat, mÍme si les compensations
rťalisťes rťduisent les consťquences immťdiates de la dťficience et permettent
au sujet de recouvrer une plus grande autonomie. La caractťristique clinique
de ce type d'ťtat est double.
Ces facteurs d'accťlťration possible du vieillissement sont prťsents chez la personne ‚gťe atteinte d'une dťficience sensorielle ou motrice. Leur spťcificitť bien connue, a longtemps perturbť la prise en charge de ces personnes et tout particuliŤrement la prise en charge des consťquences de leur atteinte visuelle.
En effet, le modŤle classique de la rťťducation fonctionnelle en hospitalisation
complŤte sur des temps longs renforÁait les phťnomŤnes de dťcompensation sociale.
La personne perdait l'habitude d'avoir recours ŗ des aides diversifiťes et les
tiers aidant perdaient quant ŗ eux l'habitude de fournir leur assistance. De
mÍme, les prises en charge hospitaliŤres ou ambulatoires, s'appuyaient de maniŤre
importante sur des exercices analytiques, ciblant de maniŤre prťcise et exigeante
un aspect de l'efficience de la personne†: les capacitťs de lecture le plus
souvent. La personne ‚gťe percevait d'un coup l'importance de ce qu'elle avait
perdu et cette perception ťtait majorťe par la perte des ťlťments de facilitation
contextuelle qui accompagnaient, voire conditionnaient, depuis un certain temps
sa lecture. Aussi, ces possibles effets iatrogŤnes limitaient-ils significativement
les indications de rťťducation fonctionnelle.
Les rťsultats obtenus auprŤs des patients ‚gťs ou trŤs ‚gťs, montrent cependant l'intťrÍt d'une prise en charge spťcifiquement adaptť aux particularitťs psychologiques et fonctionnelles de ces personnes.
Une hospitalisation complŤte sur un temps court
La clinique montre que, pour ces sujets, les habitudes jouent un rŰle essentiel dans le dťroulement de leurs activitťs et relations au quotidien. Ces habitudes ont, dans la plupart des cas, une fonction prťcise. Si elles se sont constituťes et ont perdurť au cours du temps, c'est qu'elles apportaient une aide, ou pour le moins une facilitation dans la rťalisation d'action ou de comportement utile au sujet.
Dans le cas d'une atteinte visuelle ťvoluant progressivement chez le sujet ‚gť, il se peut qu'en fait, la fonction de ces habitudes diverge. Certaines vont d'ťvidence conserver un rŰle facilitateur, comme dans l'exemple des courses ťvoquť plus haut, mais d'autres peuvent fort bien pťnaliser en fait l'autonomie du patient. Ainsi, l'aggravation de la dťficience visuelle peut amener un jour telle personne ŗ butter sur une bordure de trottoir, lors d'un trajet familier. Pour la rassurer, les fois suivantes son conjoint va se proposer pour sortir avec elle. Progressivement se met alors en place une habitude de dťplacement accompagnť. La personne dťficiente visuelle risque de ce fait de perdre la maÓtrise, ou l'impression de maÓtrise de ses dťplacements (chute de vigilance, rťtrťcissement du balayage visuel, difficultť ŗ contourner seule des obstacles mal vus, du fait de la trop grande rapiditť du dťplacement imposť, sans le vouloir, par le tiers, etc.).
Une hospitalisation va permettre une mise ŗ plat de l'efficience actuelle du sujet, par des mises en situations les plus proches de celles quotidiennement rencontrťes, mais en l'absence des habitudes d'assistance ainsi que du jugement ou de l'inquiťtude des tiers, conjoints, enfants.
La dťficience visuelle est pourvoyeuse de doute. Le patient, en fonction de l'ťvolution de sa pathologie, va se demander s'il est toujours capable de faire ce qu'il faisait jusque-lŗ. Une difficultť plus marquante et/ou un comportement trop inquiet ou anticipateur de la part des tiers peut suffire pour que se mettent en place des habitudes d'assistance qui ne correspondent pas ŗ la difficultť fonctionnelle du sujet. C'est le cas frťquemment en ce qui concerne l'utilisation du gaz. Combien de femmes ‚gťes ou trŤs ‚gťes ont arrÍtť de faire de la cuisine aprŤs un geste imprťcis dans l'utilisation des brŻleurs ŗ gaz ? L'imprťcision dans de nombreux cas ťtait fortuite ou aisťment compensable (se donner un peu plus de temps pour centrer sa casserole sur le gaz, vťrifier ŗ l'oreille le fait que le gaz soit allumť ou ťteint, etc.). Pourtant, elle et/ou leurs proches ont conclu que l'assistance devenait nťcessaire. Or le mÍme enchaÓnement que pour la perte de maÓtrise des dťplacements est alors possible. Ne pouvant plus allumer le gaz, la personne va se mettre ŗ douter de ses capacitťs ŗ utiliser seule les diffťrents modes de cuisson, l'assistance des tiers sera croissante ou pour le moins de plus en plus ťtablie. L'initiative et le plaisir de cuisiner vont diminuer, risquant d'impliquer une dťsaffection ŗ l'ťgard de cette activitť qui deviendra d'autant plus difficile qu'elle sera moins pratiquťe.
L'hospitalisation complŤte a le mťrite de permettre ŗ la personne de rompre avec ses habitudes, fortement teintťes d'inquiťtude, beaucoup plus aisťment qu'elle ne le ferait par exemple, lors d'une prise en charge ambulatoire. En effet, l'hospitalisation va rendre possible des changements car elle provoque une rupture, brŤve mais indiscutable, dans l'enchevÍtrement des habitudes jusque-lŗ en place. La personne ‚gťe qui commence une rťťducation, souhaite au dťbut de son hospitalisation bťnťficier d'un changement. Elle a fait partager son dťsir par les proches qui l'entourent. Ceux-ci sont donc dans l'attente de quelque chose de nouveau, en ce qui concerne les dťplacements, la lecture ou les activitťs de la vie quotidienne, par exemple. Mais ce quelque chose, rťalisť avec l'ťquipe soignante, ne va gťnťralement pas se mettre en place d'un coup en une seule sťance. Le changement sera, le plus souvent, un changement d'habitude, qui donc nťcessite un minimum de rťpťtition pour se confirmer. L'hospitalisation laisse le temps de cette confirmation, alors qu'une prise en charge ambulatoire, replace le sujet face ŗ ses proches, alors qu'il n'est, notamment les premiŤres fois, que peu habituť ŗ ces nouvelles stratťgies de compensation de la dťficience visuelle et par lŗ mÍme encore peu efficace dans leur utilisation.
L'impact du changement, c'est ŗ dire aussi la capacitť que le sujet aura ŗ le faire accepter par ses proches est d'autant plus importante que celui-ci est prťsentť comme une nouveautť stable en rupture avec les incapacitťs prťcťdentes. Or l'hospitalisation complŤte va faciliter cette dťmarche.
Il est cependant essentiel que cette hospitalisation soit rťalisťe sur un temps court pour ťviter que les personnes ‚gťes prises en charge soient victimes des dťcompensations sociales que nous ťvoquions, oý qu'elles commencent ŗ investir un lieu ainsi qu'un mode de vie et de relation sociale au dťtriment de leur rťalitť quotidienne. Pour un certain nombre de personnes ‚gťes en effet, l'hospitalisation est l'occasion d'ťchanges relationnels et d'occupations beaucoup plus riches et diversifiťes que ce qu'elle connaisse dans leur vie† quotidienne[19].
Le Tableau IV montre que pour les patients qui ont composť l'ťchantillon de notre ťtude, la durťe moyenne de rťťducation ťtait trŤs significativement infťrieure ŗ celle de l'ensemble des patients reÁus. Si l'on dťtaille davantage on constate que, mis ŗ part un patient ‚gť de 73 ans atteint de rťtinopathie pigmentaire ŗ ťvolution lente et ancienne qui a ťtť hospitalisť 53 jours, les autres patients ‚gťs ont bťnťficiť chacun d'une rťťducation d'environ quatre semaines. † † †
| Patients ‚gťs | Population totale | |
| Durťe de rťťducation - Moyenne | 32 jours | 103 jours |
| Durťe de rťťducation - Ecart type | 12 jours | 53 jours |
† † Il est ŗ noter que ce temps court s'accompagne d'un nombre de sťances de rťťducation proportionnellement plus ťlevť que pour l'ensemble de la population (Cf. Tableau III). Cette majoration moyenne de l'ordre de 1,5 du nombre de sťances est encore plus marquťe (deux fois plus) en ce qui concerne les sťances de réadaptation par optimisation du potentiel visuel de prŤs.
Une rťťducation trŤs spťcifique
La personne ‚gťe devenue rťcemment malvoyante va formuler des demandes de rťťducation
souvent gťnťrales ou ťloignťes de la nature prťcise de ses difficultťs†: Pouvoir
relire, pouvoir se dťplacer seule, apprendre le braille, se prťparer ŗ une aggravation
possible de sa dťficience visuelle.
La premiŤre nťcessitť ŗ l'ťgard de ces demandes est de ne surtout pas y apporter de rťponses (qui seraient nťcessairement gťnťrales), mais chercher ŗ les faire prťciser par la personne. Ce qui est attendu, et tout particuliŤrement quand l'‚ge est avancť, c'est de retrouver le plein usage d'une efficience parfois ancienne, datant d'avant la dťficience visuelle et le vieillissement[20]. Or, s'il est possible de tenter de compenser aux mieux les consťquences fonctionnelles d'une baisse visuelle, la rťťducation ne permet pas de remonter le temps.
Aussi est-il extrÍmement important d'amener la personne ŗ prťciser ce qu'elle entend par lecture ou dťplacement. Il faut parvenir avec elle ŗ dťfinir son niveau d'autonomie effective juste avant la baisse visuelle et ŗ partir de lŗ, ce qu'il est possible de viser comme indťpendance. Il s'agit donc de chercher ŗ qualifier les objectifs. Non pas retrouver la "lecture en gťnťral", mais la "lecture de" tel magasine, de tel programme de tťlťvision, de tel livre de cuisine, non pas l'autonomie complŤte de dťplacement, mais l'autonomie de dťplacement vers la boulangerie, le tabac ou le proche voisin. Si, par la suite il est envisageable d'ťlargir les objectifs, cela sera beaucoup plus facile de le faire accepter par le sujet que la dťmarche inverse de repli par dťfaut sur des objectifs plus ťtroits.
A la diffťrence de la prise en charge d'adultes oý le travail de rťťducation s'oriente vers des directions et des prioritťs les plus ouvertes possible, les objectifs doivent Ítre conjointement dťfinis entre la personne ‚gťe et l'ťquipe soignante de maniŤre†:
En effet, ŗ partir de ce double diagnostic†:
Les mÍmes difficultťs vont Ítre abordťes par plusieurs rťťducateurs sous des angles variťs. Ainsi, par exemple en ce qui concerne l'autonomie pour faire ses courses, la personne ‚gťe peut travailler ŗ la fois
Aussi, est-il possible que le proche soit intťgrť ŗ la dťmarche de rťťducation lors d'une visite de celui-ci dans l'ťtablissement ou lors d'un dťplacement de la personne ‚gťe elle-mÍme ŗ son domicile accompagnť d'un ou plusieurs rťťducateurs. Il s'agit dans ces diffťrents cas de permettre aux proches de comprendre de maniŤre plus pointue la nature et les variations de l'efficience visuelle du sujet mais aussi l'indťpendance acquise et par quels moyens nouveaux. Il s'agit aussi de permettre aux tiers de se rassurer quant aux progrŤs et ťvolutions, en posant aux professionnels qui ont travaillť avec la personne ‚gťe toutes les questions qu'ils souhaitent. S'ils vont devoir (ou pouvoir) la laisser faire davantage d'activitťs sans aide, cela n'est ni un abandon, ni une dťmarche inconsidťrťe. S'ils ne l'ont pas fait plutŰt, ce n'est pas non plus une erreur de leur part. L'hospitalisation complŤte marque une rupture, un changement dans l'indťpendance de la personne hospitalisťe. La prise en charge pluridisciplinaire va donc intťgrer les moyens utiles pour aider ŗ ce que ce changement se mette en ¶uvre, sans que la modification des conduites soit vťcue comme une accusation ou une mise en dťfaut des tiers.
Enfin, ce travail suppose un soutien psychologique de la personne ‚gťe avec un triple objectif†:
Il est possible de rťaliser des prises en charge brŤves, en hospitalisation complŤte de personnes ‚gťes ou trŤs ‚gťes dťficientes visuelles rťcentes et d'obtenir des rťsultats significatifs. Ce type d'action, tout en minimisant les risques iatrogŤnes de dťcompensation sociale, et de dťcrochage de l'autonomie jusque-lŗ maintenue, permet une mise ŗ plat de l'efficience conservťe comme des consťquences liťes ŗ l'‚ge et ŗ la mise en place d'habitudes du sujet comme de ses proches. S'appuyant sur la rupture que provoque l'hospitalisation dans ces habitudes, cette action favorise des rebonds d'indťpendance ou confirme des adaptations, de maniŤre plus forte que ne le ferait une sťrie de prises en charge ambulatoires.
Nťanmoins, pour obtenir un effet, il est nťcessaire que cette action soit menťe par une ťquipe pluridisciplinaire spťcialisťe qui, sur un temps court, est capable de qualifier les objectifs de maniŤre prťcise mais aussi de chercher ŗ les atteindre par une dťmarche focalisťe, s'appuyant en grande partie sur des mises en situation pratique rťpťtťes et le plus proche possible de la rťalitť quotidienne du patient. D'ťvidence, ce modŤle de prise en charge n'est pas le seul valide, ni toujours possible. Il reprťsente cependant une opportunitť nouvelle[31], permettant un bon rapport entre les moyens mis en ¶uvre (durťe, coŻt, etc.) et les rťsultats obtenus en termes d'indťpendance mais aussi de qualitť de vie du patient ‚gť.
Date de création : 26/04/97, (dernière mise
à jour le 22/01/11)
Notes :
[1]SERMET, C. Evolution de l'ťtat de santť des personnes ‚gťes en France 1970 - 1996. Question d'Economie de la Santť, 1998, Nį 12
[2] AMYOT, J., VILLEZ, A. Risque, responsabilitť, ťthique dans les pratiques gťrontologiques. Dunod 2001
[3]† GRIFFON, P., RENOUX, P.F. Epidťmiologie des dťficiences visuelles en France. Rťalitť Ophtalmologiques. 1998† Nį 51, 28-34 et JOUINEAU, J. Les non-voyants de plus de 60 ans : Quelques chiffres. Valentin HaŁy 1996, 42, 23-24
[4] LESAGE, D. La rťťducation de la vision fonctionnelle des personnes ‚gťes rťcemment malvoyantes. Convergence† 1991 49, 28-29
[5]†† LESAGE, D. La prise en charge de l'adulte dťficient visuel dans les centres de rťťducation fonctionnelle de Marly-le-Roi. Communication aux XXVI Ťmes Journťes d'Etude et de Formation de l'A.L.F.P.H.V.† Versailles 1995
[6] SOUBRANE, G., COSCAS, G. Dťgťnťrescence Maculaire Liťe ŗ l'¬ge. Encyclopťdie mťdico-chirurgicale, Elsevier, Tome Ophtalmologie, 21 249-A-20, 1998 et COSCAS, G. La DMLA : Principales formes cliniques et leur traitement actuel. Communication au 3 Ťme CongrŤs de l'ARIBa, Paris 2000
[7] FOUCHER, C. Les aspects psychoanthropologiques associťs aux rťtinopathies pigmentaires. Problťmatique et premiers rťsultats. Communication au congrŤs de "l'International Retinitis Pigmentosa Association."† Johannesburg 1992
[8] MENU, J.P., de la PORTE des VAUX, C., CORBE, C., GRIFFON, P. Le Malvoyant. Doin, Collection Conduites 1996.
[9] APPY, J. Vision et troubles oculaires chez la personne ‚gťe vivant ŗ domicile. CEFOPS, Saint-Imier 1995
[10] RONDEAU, P., LACHANCE, D., GRESSET, J. L'impact des aspects psychosociaux de la dťficience visuelle dans le processus de rťadaptation des personnes ‚gťes. Longueuil : Institut Nazareth et Louis-Braille, 1996. 38, 2
[11] FERREY, G., LE GOUES, G. Psychopathologie du sujet ‚gť. Masson, Paris , 1993, 198 p et LEGER, J.M., TESSIER, J.F., MOUTY, M.D. Psychopathologie du vieillissement, assistance aux personnes ‚gťes. Doin 1989
[12] GONTHIER, R. Mťcanismes dans le cadre du vieillissement conduisant ŗ la perte de mobilitť et leur ťvaluation. Communication au salon Handica 98 "Personne ‚gťe et domicile" Lyon 1998
[13] MICHEL, JP, GOLD, G., BRENNENSTUHL, P., HUBE, P. L'impact du dťficit visuel dans la vie du sujet ‚gť. SAFRAN, A.B., ASSIMACOPOULOS, A. Le handicap visuel. Dťficits ignorťs et troubles associťs. Masson 1997, 118-125
[14] FOUCHER, C. Vťcu identitaire et cťcitť tardive. L'Harmattan 1997
[15] PASTUREL, J-F. La dťpendance des personnes ‚gťes. Prťvention, ťvaluation, gestion. Solal 1999
[16] TAVERNIER-VIDAL, B., MOUREY, F. Rťadaptation et perte d'autonomie chez le sujet ‚gť. Frison-Roche 1994
[17] VEZINA, J, CAPPELIEZ, P, LANDERVILLE, P. Psychologie gťrontologique. Gaetan Morin, Montrťal, 1994, 443 p
[18] GRIFFON, P. Prise en compte des aspects psychologiques dans la rťťducation des adultes dťficients visuels. In: SAFRAN, A.B., ASSIMACOPOULOS, A. Le dťficit visuel. Des fondements neurophysiologiques ŗ la pratique de la rťadaptation. Masson 1995
[19] THEVENON, A., FOURNIER, P., PARDESSU, V., POLEZ, B. Le retour au domicile des personnes ‚gťes. In CODINE, P., BRUN, V. La rťinsertion sociale et professionnelle des personnes handicapťes. Masson 1994
[20] BECKER, J.T., NEBES, D., BOLLER, F. La neuropsychologie du vieillissement. in : Neuropsychologie clinique et neurologie du comportement. BOTEZ, M.L. Masson 1987, 372-379
[21] JACQUOT, J-M., STRUBEL, D., PELISSIER, J. La chute de la personne ‚gťe. ProblŤme en mťdecine de rťťducation nį 36, Masson, 1999
[22] REUCHLIN, M. Psychologie. PUF 1979
[23] LAMY, Y. L'ťvolution des mťtiers de la gťriatrie. ENSP, Rennes, 1992, 145 p
[24] CLENET, M.F. Basse vision et orthoptique. S.N.A.O. 1991
[25] DE LA PORTE DES VAUX, C., CORBE, C., MENU, J.P., HOLZSCHUCH, C. Compensation d'un handicap visuel chez le sujet ‚gť. Revue de gťriatrie†† 1994
[26] BUSER, F., MORSZLAY, S. La place de l'optique traditionnelle dans la rťhabilitation des dťficients visuels. In: SAFRAN, A.B., ASSIMACOPOULOS, A. Le dťficit visuel. Des fondements neurophysiologiques ŗ la pratique de la rťadaptation. Masson 1995
[27] HERVAULT, C., PARMENTIER, M-E.Orthoptiste, ergothťrapeute et la basse vision. Interactions et complťmentaritťs. Communication au CongrŤs international de l'ARIBa Paris 2000
[28] CAMPILLO, Y. Place de l'ergothťrapeute dans un centre d'ťvaluation et de conseil pour l'autonomie des personnes ‚gťes. Communication au salon Handica 98 "Personne ‚gťe et domicile" Lyon 1998
[29] HOLZSCHUCH, C., GUYONNET, G., BRUNET, S., GARCHER, C., BRON, A., RICHARD, D. Stimulation visuelle et multisensorielle auprŤs de personnes dťficientes visuelles ‚gťes.† Revue de Gťriatrie†† 1994
[30] GOMAS, M. Fin de vie. Prise en compte de la personne et de son entourage. Communication au salon Handica 98 "Personne ‚gťe et domicile" Lyon 1998
[31] JACQUAT, J. Comment assurer les soins des personnes ‚gťes au XXIį siŤcle. M et M conseil, Paris, 1995, 135 p.
Courriel : pierre.griffon@orange.fr |