LA RÉÉDUCATION DES PERSONNES
DÉFICIENTES VISUELLES
ET
DÉFICIENTES MENTALES
Méthodologie
La population de référence de cette étude est constituée par la cohorte des patients adultes, reçus dans l'établissement (CRFAM Unitée 1) depuis fin 1997, soit 812 personnes atteintes d'une déficience visuelle initiale ou acquise et éventuellement associée à d'autres déficiences (auditive, motrice, intellectuelle ou comportementale).
A cette population de référence est comparé un groupe de 49 personnes adultes, identifiées au moment de leur hospitalisation (soit depuis fin 1987), comme présentant une déficience intellectuelle et pour lesquels ce diagnostic s'est révélé exact au décours de la prise en charge rééducative. Il s'agit en fait pour la plupart, de patients présentant un retard mental primaire, dont le diagnostic à été préalable ou concomitant à celui de la déficience visuelle.
Présentation de la population étudiée
La proportion de personnes hospitalisées et présentant une déficience mentale clairement identifiée lors de l'hospitalisation en plus de la déficience visuelle, représente donc plus de 6 % de l'ensemble des patients reçus.
Il convient toutefois d'ajouter à ces chiffres, les patients ayant une atteinte de leur efficience intellectuelle secondaire et non reconnue comme telle ou évoquée de manière spontanée lors de leur hospitalisation (détérioration intellectuelle d'origine toxique et conséquences déficitaires de troubles psychotiques, ou d'atteintes neurophysiologiques pour la plupart).
- Ainsi une précédente étude mettait en évidence que près de 7 % des patients hospitalisés dans l'établissement étaient identifiés comme présentant des troubles psychotiques.
- La pratique quotidienne montre en outre la fréquence (non chiffrée actuellement) des détériorations suite à un alcoolisme ancien et/ou à une intoxication plus spécifique (méthanol ou alcool frelaté par exemple).
- Enfin, parmi la population de référence, on remarque que, dans 32 % des cas (Tableau VI), l'atteinte visuelle est liée ou associée à une atteinte cérébrale. Une part significative de ces sujets cérébro-lésés voient leur efficience temporairement ou durablement limitée .
| Déficients mentaux | Population totale |
|---|
| Age moyen à l'entrée |
31 ans |
37 ans |
|---|
| Ecart type |
10,6 ans |
11,8 ans |
|---|
Tableau 1 : Age moyen
La différence d'âge mise en évidence dans ce tableau est à relativiser. En effet, la population des déficients mentaux, se répartit à peu près également autour de cette moyenne de 31 ans. En revanche, la population de référence n'a pas cette répartition normale (Gaussienne) autour de la moyenne, mais une répartition bimodale. Ainsi, on observe d'une part des sujets majoritairement jeunes (maximum entre 21 et 25 ans), pour une part importante masculins, non voyants et cérébro-lésés, et d'autre part des sujets plus âgés (maximum entre 36 et 40 ans), majoritairement malvoyants dont la pathologie est le plus souvent d'origine ophtalmique.
Cette population de référence n'est donc aucunement représentative de l'ensemble des déficients visuels français qui, pour la majorité d'entre eux, ont plus de 60 ans et sont moins lourdement handicapés ou multihandicapés.
| Déficients mentaux | Population totale |
|---|
| Hommes |
59 % |
61 % |
|---|
| Femmes |
41 % |
39 % |
|---|
Tableau II : Répartition des sexes
| Déficients mentaux | Population totale |
|---|
| Célibataires |
89 % |
44 % |
|---|
| Mariés(ées) |
3 % |
37 % |
|---|
| Veufs/Veuves |
3 % |
4 % |
|---|
| Divorcés(ées)/Séparés(ées) |
5 % |
15 % |
|---|
Tableau III : Situation de famille
On constate une forte prédominance de situation de dépendance parentale (et/ou institutionnelle) des patients. Cette dépendance est le plus fréquemment une dépendance primaire et non consécutive à une modification de l'efficience ou des conditions de vie (comme cela est souvent le cas pour les personnes cérébro-lésées ou présentant une détérioration mentale).
| Déficients mentaux | Population totale |
|---|
| Durée moyenne de séjour |
94 jours |
88 jours |
|---|
| Durée de séjour (Ecart type) |
48 jours |
38 jours |
|---|
| Durée moyenne de rééducation |
111 jours |
103 jours |
|---|
| Durée de rééducation (Ecart type) |
66 jours |
53 jours |
|---|
Tableau IV : Durée de séjour et de rééducation
(Sachant qu'une rééducation peut comprendre plusieurs séjours séparés par des retours à domicile)
Ce tableau met en évidence une durée de prise en charge moyenne plus élevée pour les patients qui présentent des troubles mentaux associés à leur atteinte visuelle. Il est à noter que cet allongement, tant de la durée de rééducation que de la durée moyenne de séjour, s'accompagne d'une plus grande variabilité de cette durée (écart type plus élevé). Cela sans que cette population ait un nombre moyen de séjours significativement plus élevé que celui de la population de référence.
Cette observation est à croiser avec ce qui est mis en évidence par le Tableau VIII. En effet, si la durée moyenne de prise en charge est plus longue, le nombre de séances proposées aux patients durant leur prise en charge est à peu près le même. Ce qui montre que les patients déficients intellectuels se voient proposer un nombre moyen de séances de rééducation moins important par semaine que celui de la population de référence. Si la durée est plus longue, la fréquence des prises en charge est moins élevée.
Les chiffres du tableau V sont à analyser avec prudence dans la mesure où ils prennent en compte la situation professionnelle des patients au moment du début de leur rééducation.
- Pour la plupart des patients déficients intellectuels, l'atteinte visuelle est ancienne ou congénitale et l'hospitalisation dans notre établissement a été préparée sur le moyen terme. La situation professionnelle, quand elle existe, est (ou s'est) adaptée aux deux déficiences des sujets. Aussi, le besoin de rééducation s'est fait jour progressivement et à été préparé par - ou avec - la famille, l'institution et l'équipe rééducative, sans remettre en cause ou déstabiliser la situation professionnelle.
- A l'inverse, dans la population de référence, nombre de personnes doivent faire face brutalement aux conséquences d'une déficience visuelle. Leur activité professionnelle n'est pas nécessairement compatible avec les conséquences fonctionnelles de cette déficience nouvelle. Aussi, nombre d'entre eux le jour de leur hospitalisation sont en situation d'inactivité professionnelle temporaire (arrêt maladie) ou prolongé (mise en invalidité). Ce qui explique, pour partie, le faible taux de patients en activité lors de leur hospitalisation, dans notre population de référence.
| Déficients mentaux | Population totale |
|---|
| Sans activité professionnelle |
23 % |
76 % |
|---|
| CAT, IME |
51 % |
5 % |
|---|
| Ouvriers, employés non qualifiés |
26% |
11% |
|---|
Tableau V : Situation professionnelle lors de l'hospitalisation
Il est à noter que les patients déficients intellectuels qui sont en mesure d'effectuer une rééducation pour compenser les conséquences de leur déficience visuelle, font partie des déficients mentaux les plus légers et donc les mieux intégrés au niveau professionnel, même si pour la plupart ils sont dans des établissements spécialisés.
| Déficients mentaux | Population totale |
|---|
Lésion cérébrale
d'origine traumatique ou non |
22 % |
32 % |
|---|
Pathologie générale
ou Intoxication |
14 % |
13 % |
|---|
Pathologie de l'oeil
ou des voies optiques |
64 % |
55 % |
|---|
Tableau VI : Origine de la déficience visuelle
Les tableaux VI et VII soulignent la part importante des déficiences visuelles congénitales, héréditaires ou intégrées dans une pathologie générale, parmi les patients présentant une déficience intellectuelle. Les pathologies générales sont quant à elles, dominées par les syndromes de Laurence-Moon-Bardet-Biedl (7 cas sur 8, le cas restant étant une névrite optique suite à une syphilis tertiaire). Il faut de plus noter qu'un nombre significatif de patients présentent une déficience visuelle relative (malvoyance correspondant à une acuité visuelle inférieure à 3/10 (0,3), mais égale ou supérieure à 1/20 (0,05) du meilleur oeil avec correction selon les catégories de déficience visuelle 1 et 2 de la CIM-10).
| Pourcentage parmi la population
des patients déficients mentaux |
|---|
Atteinte de la rétine isolée
(fibroplasie rétrolentale, rétinopathie pigmentaire,
dégénérescence maculaire liée à l'âge, etc.) |
22,5 % |
|---|
| Syndrome de Laurence-Moon-Bardet-Biedl |
14 % |
|---|
| Atrophie optique congénitale |
14 % |
|---|
| Glaucome congénital |
4% |
|---|
Autres atteintes congénitales
de l'oeil ou des voies optiques |
19,5 % |
|---|
Tableau VII : Origine de l'atteinte de l'oeil ou des voies optiques
Analyse des résultats
A) Situation en début de prise en charge
Des écarts importants s'observent quant aux niveaux moyens d'autonomie présents
en début de rééducation. En effet, les patients déficients intellectuels se
caractérisent par une indépendance beaucoup plus faible de vie quotidienne alors
qu'ils disposent d'une maîtrise des déplacements plutôt meilleure et de plus
de potentiel visuel utilisé et/ou utilisable.
Cette différence est à considérer avec d'autant plus d'attention qu'elle recouvre
en fait deux évolutions différentes.
- Pour les déficients intellectuels, leur mode de vie est le plus généralement établi et relativement stable, du fait de l'ancienneté de leurs troubles intellectuels (et visuels pour un grand nombre).
- Or, pour la population de référence, la situation est opposée. La déficience visuelle est récente quant à sa survenue, son aggravation ou ses conséquences fonctionnelles et sociales. De ce fait, si des éléments d'indépendance de la vie quotidienne sont partiellement conservés, l'aisance de déplacement et l'utilisation efficiente de la vision sont fortement atteints au moment de l'hospitalisation.
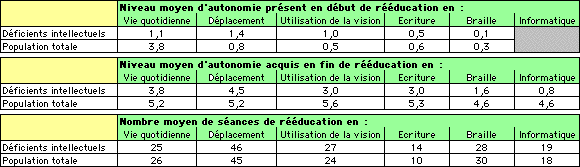
Tableau VIII : Résultats obtenus par les patients en fin de rééducation
aux échelles d'évaluation de l'autonomie du CRFAM (Tableau IX)
et nombre moyen de séances de rééducation par prise en charge
L'écart constaté entre ces deux populations souligne les limites adaptatives des déficients intellectuels. Leur état visuel est plus ancien et en moyenne moins sévère que pour l'ensemble de la population. Leur moins bonne adaptation ou autonomie ne peut donc pas ou peu être imputée à des phénomènes psychologiques (dépression réactionnelle à une baisse récente de vision) ou physiologiques (sidération perceptive suite à la baisse brutale d'une des modalités sensorielles par exemple).
B) Evolution de l'autonomie des patients
Les résultats obtenus à l'issue de la rééducation par les patients présentant
une déficience intellectuelle mettent en évidence la difficulté du processus
de rééducation fonctionnelle pour cette population. En effet, avec une durée
de prise en charge en moyenne plus longue et un nombre moyen de séance par prise
en charge équivalent, les évolutions possibles sont, en moyenne toujours, significativement
plus faibles. Il est tout particulièrement intéressant de remarquer que les
deux domaines qui évoluent le plus difficilement sont le braille et l'utilisation
de la vision.

Tableau XI : Echelles d'évaluation de l'autonomie du CRFAM
- Le braille, pour les patients qui maîtrisent l'écrit, est un support connu et parfois ancien mais fréquemment utilisé de manière réduite. Il s'avère souvent peu perfectible du fait des limitations cognitives de ces sujets. (Nous avions montré dans une autre étude , la valeur prédictive en terme de réinsertion socioprofessionnelle en milieu ordinaire, de l'évolution de la maîtrise du braille durant la rééducation.)
- La vision, quantitativement moins réduite que dans l'ensemble de la population, est plus difficilement remobilisable, notamment du fait de difficultés d'adaptation à des stratégies visuelles ou praxiques cherchant à compenser le déficit d'efficience visuelle du sujet (acquisition de stratégies de balayage visuel, utilisation d'aides optiques ou électroniques, valorisation de perceptions non visuelles, etc.) Les habitudes anciennes, parfois péniblement mises en place, ont pris une valeur de dogme et le sujet se voit incapable de les remettre en cause A potentiel visuel équivalent, les évolutions positives d'efficience sont donc plus réduites.
- Les progrès, dans le domaine des déplacements sont incontestables, mais concernent bien souvent un nombre limité de trajets. L'autonomie et la sécurité sur ces trajets est effective, mais l'adaptation en temps réel à des modifications significatives concernant ces trajets reste impossible. Le patient déficient intellectuel a besoin d'apprendre ses trajets ainsi que d'être assisté pour en modifier le tracé ou les repères.
- Enfin, les progrès en ce qui concerne les AVQ ne permettent généralement pas de se passer de l'aide régulière d'une tierce personne, le plus souvent pour des raisons non imputables à la déficience visuelle et antérieure à notre prise en charge.
Les résultats de cette brève étude mettent en évidence la faible progression d'autonomie que procure une rééducation fonctionnelle à des personnes déficientes visuelles et déficientes intellectuelles. Le niveau d'indépendance atteint est plus réduit et la progression significativement moins importante que pour la population de référence.
Spécificité de la rééducation des personnes adultes,
déficientes visuelles et déficientes mentales
A) Faible progression à forte incidence et difficile diagnostic différentiel
Ces constatations triviales n'ont cependant qu'une valeur quantitative. L'analyse qualitative est toute autre. En effet, la clinique montre que si la progression en terme d'autonomie est faible, l'incidence de la prise en charge, et donc de cette faible progression, est grande pour cette catégorie de patient. S'ils sont hospitalisés pour une rééducation, c'est bien souvent que l'équilibre socio-professionnel adapté aux déficiences intellectuelle et visuelle, parfois depuis un temps prolongé, est mis en défaut. Les systèmes d'assistance, de contrôle ou d'adaptation au milieu professionnel et/ou au cadre de vie ne paraissent plus opérants. Or, ces systèmes mis en place fréquemment par des équipes spécialisées travaillant avec l'entourage familial, contribuent pour une très grande part à l'autonomie du patient, à son équilibre psychologique ainsi qu'à son bien-être. Quand le fonctionnement existant se grippe, une des explications qui vient rapidement à l'esprit est la déficience visuelle. La raison des dysfonctionnements nouveaux est attribuée à une modification ou d'une aggravation de la déficience visuelle du sujet.
B) Evaluation et action interdisciplinaire
Dans certain cas, il se peut que la prise en charge rééducative ne mette en évidence aucune modification récente aussi bien du potentiel que de l'efficience visuelle.
La désadaptation observée dans le cadre de vie ou de travail est donc à rechercher ailleurs, avec le patient comme avec les personnes qui participent activement à son intégration socio-professionnelle.
- La part de la déficience intellectuelle n'estelle pas sous-évaluée ?
- Quelles ont été les modifications récentes touchant l'activité professionnelle, les relations sociales ou la vie quotidienne, qui ont pu impliquer des désadaptations plus générales du sujet ?
- Les difficultés n'ont-elles pas de rapport avec une évolution de la condition physique (vieillissement, affections chroniques, etc.) ou psychologique (ralentissement dépressif, troubles alimentaires ou du sommeil) du sujet ?
Ces questions sont alors d'autant plus importantes à poser et à traiter de façon interdisciplinaire que très fréquemment, la part de la déficience visuelle dans les désadaptations récentes n'est pas négligeable. Si l'origine des difficultés n'est pas une aggravation de la vision du sujet mais par exemple une modification conséquente des exigences du milieu professionnel, la déficience visuelle, jointe aux troubles adaptatifs d'origine cognitive, va compter dans le mécanisme de désadaptation comme dans la mise en place d'éventuelles remédiations.
C) Modalité de la prise en charge
Dans un certain nombre d'autres cas, la raison des dysfonctionnements nouveaux est effectivement liée à une modification ou une aggravation de la déficience visuelle du sujet. Les prises en charge rééducatives par des établissements spécialisés, vont alors chercher à maintenir les acquis de la personne déficiente visuelle en :
- ciblant le travail de rééducation autour d'un nombre déterminé d'objectifs nommément définis et directement liés aux difficultés évaluées par le sujet et les personnes qui soutiennent son intégration,
- mettant en évidence de la façon la plus claire et simple à comprendre par le patient (et son entourage) le cadre de l'intervention rééducative (objectifs, moyens, durée), si des étapes sont d'ores et déjà prévues, elles doivent être évoquées et expliquées afin que le patient puisse commencer autant que possible à les anticiper,
- optimisant la vision conservée, quand il y en a, plutôt que de passer par des apprentissages nécessitant l'acquisition de stratégies nouvelles,
- mettant en place des moyens de compensation non visuels simplifiés (tenant compte des difficultés cognitives d'adaptation)
- travailler en actif aidé si nécessaire dans les premiers temps
- avoir recours davantage à la mémorisation qu'aux capacités d'analyse en temps réel (apprentissage par coeur de trajets et de séquences gestuelles par exemple)
- limiter, à chaque fois que cela est possible, les explications et consignes théoriques mais passer par l'action, les essais erreurs, et le recours aux facilitations contextuelles acquises par le sujet (rééducation écologique)
- favoriser les mises en situation concrètes les plus proches possibles de la réalité quotidienne du patient afin d'éviter les transpositions difficiles
- apportant aux tiers concernés (famille, employeurs, établissements spécialisés dans la prise en charge des personnes déficientes intellectuelles), des explications et remédiations aux dysfonctionnements observés.
Il s'agit, comme on peut le constater, d'un travail très pragmatique, focalisé avec réalisme sur quelques objectifs définis comme les plus importants, davantage tourné vers la réadaptation que la rééducation et réalisé par le biais de mises en situation écologique, plus que d'exercices analytiques.
D) Une prise de conscience approximative des déficiences par
le sujet
Ce travail de diagnostic différentiel est d'autant plus important que le patient lui-même a généralement de réelles difficultés à évaluer, à faire la part, si ce n'est à qualifier, la nature de ses troubles visuels et adaptatifs. A cela plusieurs raisons, parfois combinées entre elles :
- La déficience intellectuelle est porteuse d'une connotation sociale négative. Aussi, l'entourage, les parents et le sujet lui-même, vont avoir tendance à mettre en avant une ou plusieurs autres déficiences (dont la déficience visuelle) jugées comme plus socialement admissibles et/ou davantage explicites. La déficience brandie va alors masquer le trouble intellectuel (ou neuropsychologique). Il ne faut pas réduire cette attitude à une démarche manipulatoire volontaire, mais davantage la comprendre comme un processus défensif à la fois normal et peu ou pas conscient.
Toutefois, la question que les professionnels de la rééducation ou de l'insertion doivent alors se poser est de savoir si la déficience brandie est effectivement au premier plan du tableau clinique, expliquant une grande partie des troubles fonctionnels. La déficience mentale n'est-elle pas en fait la plus invalidante et donc à prendre en charge en priorité ?
- Dans les situations de déficience visuelle et/ou intellectuelle mises en évidence précocement, l'enfant va définir sa ou ses déficiences, selon ce qu'on lui dit, selon ce que ses éducateurs, et tout particulièrement ses parents, conçoivent et assument de son état. Car pour cet enfant, ce qui le pousse à grandir, ce n'est pas d'être autonome ou efficient, mais c'est d'être accepté, d'être aimé par ses parents. Aussi, la conscience de ses troubles intellectuels et visuels peut être relativement éloignée de la réalité de ses incapacités fonctionnelles. On assiste parfois à des cas de distorsion très marquée entre la demande des parents et la réalité des difficultés de l'enfant ou du jeune (déficience intellectuelle niée, ou, plus rarement, déficience visuelle négligée).
- Quand la déficience intellectuelle survient à l'âge adulte, elle est fréquemment associée à d'autres troubles ou déficiences (détérioration intellectuelle par ingestion de toxiques, évolution dégénérative ou séquelles neurophysiologiques de lésions cérébrales). Dans ce cas comme dans les situations de survenue brutale de déficiences multiples, la conscience que le sujet se fait de l'aggravation de son état n'est pas une somme logique de prises de conscience isolées (déficience visuelle, motrice, mnésiqueŠ), mais un mécanisme psychologique global qui conduit à la définition subjective de son handicap. Là encore, le sujet, dans la définition de son handicap, va pondérer de manière subjective (et donc souvent défensive) l'importance relative de ses différentes déficiences. Il est assez rare que la conscience de la déficience intellectuelle soit pleinement en rapport avec la réalité objective des difficultés observées.
- Enfin, pour nombre de patients, c'est l'importance de la déficience intellectuelle elle-même qui va empêcher, ou fortement compliquer, sa prise de conscience. Pour des raisons non plus défensives, mais déficitaires, le sujet ne parvient pas à concevoir ses déficiences ni à s'expliquer de façon globale (et donc abstraite) ce qui produit les diverses difficultés qu'il rencontre au quotidien. Dans certains cas même, ces difficultés ne sont pas reconnues comme telles. Le sujet n'est pas capable de comparer son efficience à celle de quelqu'un d'autre, ne concevant pas que ce qu'il ne parvient pas à réaliser, puisse être réussi par d'autres.
Dans tous ces cas donc, une prise en charge spécifique des troubles visuels va jouer un rôle important dans le devenir de ces sujets déficients visuel et déficients intellectuels légers. Sans être magique, ni permettre d'atteindre des résultats gigantesques, elle cherche à éviter un décrochage de l'autonomie ainsi que de l'équilibre social et psychologique établi au cours du temps. S'il se produit, ce décrochage est d'autant plus préjudiciable pour ces sujets que leur double déficience complique dans des proportions importantes la mise en place de processus de réadaptation ne s'appuyant pas sur des acquis anciens et éprouvés.
Cette rééducation est complexe car située à la frontière de deux déficiences. Or, cette frontière est difficile à objectiver (erreurs fréquentes de diagnostic différentiel) et nécessite des équipes interdisciplinaires spécialisées pour pondérer tant dans l'analyse que dans la prise en charge, les différentes déficiences comme les incapacités qu'elles provoquent.
Date de création : 18/12/99, (dernière mise à jour le 22/01/11)
Bibliographie à propos de la déficience mentale
- Annuaire du temps libre des handicapés mentaux. UNAPEI 1997
- ARVEILLER, J.P., BONNET, C. L'insertion du malade mental. Erès 1995
- BABINSKI, M.J. Contribution à l'étude des troubles mentaux dans l'hémiplégie organique cérébrale. Revue Neurologique 1914, 27, 845-848
- BAELDE, P., COPPIN, B., LE CERF, J.F., MOUREAU, B. Comprendre et accompagner les parents avec une déficience intellectuelle. Gaëtan Morin, 1999
- BECKERS, J. Des adultes handicapés mentaux veulent vivre de manière autonome... Quel soutien pour quel projet ? Service social dans le monde. Revue internationale du Travail social, 1988, pp. 7-13.
- BECKERS, J. On les désigne comme "handicapés mentaux" : Naissance et conséquence d'une étiquette. Sauvegarde de l'enfance, 1988, 1, pp. 28-45.
- BECKERS, J. Qualité de vie des adultes handicapés mentaux et évaluation : une confrontation nécessaire. Les cahiers du CTNERHI-CentreTechnique National d'Etudes et de Recherches sur les Handicaps et les Inadaptations, 1987, 37, pp. 57-67.
- BIDEAUD, J., COURBOIS, Y. Image mentale et développement. De la théorie piagétienne aux neurosciences cognitives. PUF 1998
- BODECHON, A. Personnes handicapées mentales : sexualité et procréation. Vie et santé avril 1997
- BREITENBACH, N. Une saison de plus. Handicap mental et vieillissement. Desclée de Brouwer 1999
- BULLINGER, A. Le concept d'instrumentation, son intérêt pour l'approche des différents déficits. In : Le développement de l'enfant, approches comparatives. DELEAU, M., WEIL-BARAIS, A. P.U.F. 1994
- CELESTE, B., LAURAS, B. Le jeune enfant porteur de trisomie 21. Nathan Université 1997
- CHALAQUIER, C. Travail, culture et handicap. Des droits à la différence aux droits de la ressemblance pour les handicapés mentaux. Bayard 1992
- CHAMBET, C., AYMOND, P. La prise en charge des personnes présentant des handicaps associés. Communication au 2ème congrès européen " Activités physiques adaptées aux handicapés de la vue." Bruxelles 1992
- CHARPIEAU, F., CONSTANT, J., DURAND, B. Le handicap mental chez l'enfant. ESF 1997
- CHAULET, E. Manuel de pédagogie pour l'enfant handicapé mental. Dunod 1998
- CHAULET, E. Manuel de pédagogie spécialisée. Exercices rééducatifs pour l'enfant handicapé mental. Privat 1994
- CLEMENT,B Cuisine et rééducation en AVJ des adolescents amblyopes ou aveugles polyhandicapés ou avec troubles associésD.I.U. Toulouse 1989
- COLLET-BRUAS,B Bilan des AVJ pour une personne non-voyante ou malvoyante ayant un handicap associé formation ANFE 1989
- COUVREUR, C. Nouveaux défis des soins palliatifs - Philosophie palliative et Médecines complémentaires. De Boeck Université 1996
- CUILLERET, M. Développement et prise en charge du langage chez le trisomique 21 de la naissance ; verticalisation. Revue: Entretiens d'orthophonie, Paris, 1991, 190 p
- de la SELLE, A.M., MAURICE, A. Déracinement et enracinement des personnes handicapées. CTNERHI 1986
- DE MAXIMY M.C. Education précoce de l 'enfant trisomique. Revue: Rééducation orthophonique, Juin 1987, Vol 25, N° 150
- DEMONET, R., MOREAU de BELLAING, L. Déconstruire le handicap. Citoyenneté et folie. CTNERHI, Flash-Information Handicap, numéro hors série 2000
- DEVILLE, J., MERCIER, M. Sexualité, vie affective et déficience mentale. De Boeck 1997
- d'HEILLY, H., SORRIAUX, J.P. De l'insertion à l'autonomie : quelle réalité pour les malades mentaux? Erès 1995
- DIEDERICH, N. Stériliser le handicap mental. Erès 1998
- DROUARD, Y. L'éducateur spécialisé en foyer de centre d'aide par le travail. L'Harmattan 2000
- DROUARD, Y. L'éducateur spécialisé en foyer de centre d'aide par le travail. L'Harmattan 2000
- DSM III-R. Manuel diagnostique et statistique des troubles mentaux. Masson, Paris, 1992, 623 p.
- DUCHARME, F. Principes généraux d'interventions auprès des personnes âgées atteintes de déficits cognitifs irréversibles. LICACD, Montréal, 1987.
- EHRLICH, M.F., TARDIEU, H. Les modèles mentaux. Approche cognitive des représentations. Masson 1993
- FARNY C. Suivi médical spécifique de l'enfant porteur d'une trisomie 21. Journal de la F.A.I.T. 21 et des G-E-I-S-T- 21, 1993, N°3
- GARDENT, H. Dépendance des personnes âgées et charge en soins. Expérimentation simultanée de six grilles de dépendance. C.T.N.E.R.H.I. 1988
- GATEAUX-MENNECIER, J. Bourneville et l'enfance aliénée . L'humanisation de l'enfant déficient mental Paris, Ed . Le Centurion, 1989. Coll.Païdos Histoire, Psychopathologie, livre préfacé par Roger Misès
- GATEAUX-MENNECIER, J. La débilité légère, une construction idéologique, Paris Ed. C.N.R.S, 1990 réimp. 2001
- GIAMI, A. L'hypothèse de la Figure Fondamentale du Handicap. in : MORVAN, J.S.,PAICHELER, H. Représentation et handicaps. C.T.N.E.R.H.I./MIRE P.U.F. 191 31-56
- GIAMI, A., HUMBER-VIVERET, C., LAVAL, D. L'Ange et la Bête. Représentations de la sexualité des handicapés mentaux par les parents et les éducateurs. CTNERHI 1986
- GUIRADO, F. Déficience mentale et musicothérapie. Vivez Soleil, Genève, 1994, 186 p.
- HARDY, P. Epidémiologie des associations entre troubles mentaux et affections organiques. PUF, Collection Nodules 1993
- HARDY, P. Epidémiologie des associations entre troubles mentaux et affections organiques. PUF, Collection Nodules 1993
- ISRAEL, L., DEJEAN DE LA BATIE, M.A. Mémoire et stimulation mentale. Gérontologie et société 1985 32,15-26
- JEAMMET, P. La santé mentale des adolescents et des adolescentes. Réadaptation 1998 N° 451, 12-15
- JOHNSON, M., WERNER, R.A. Guide progressif des acquisitions chez l'enfant handicapé mental. lacroix&Niestle 1980
- La Fondation de France Les accompagner jusqu'au bout du chemin. L'accueil des personnes handicapées mentales vieillissantes. Editions ENSCP 2000
- LAPLANE, D., DUBOIS, B. PILLON, B., BAULAC, M. Perte d'auto-activation psychique et activation mentale stéréotypée par lésion frontale. Revue neurologique 1988 144, 564-570
- LANGOUET, G. (sous la dir.) L'enfance handicapée en France, Observatoire de l'Enfance en France, Paris Ed. Hachette, 2000.
- LARES-YOEL, M. Mon enfant triso. L'Harmattan 1997
- LAVIGNE, C. Entre nature et culture : la représentation de la sexualité des personnes handicapées mentales. Handicaps et inadaptations - Les Cahiers du CTNERHI, 1996, 72
- Le groupe d'éthique Stérilisation et handicap mental. Les cahiers de l'APF 2000
- Le travail protégé en France : synthèse documentaire. CTNERHI 1995
- MAISONDIEU, J. Le crépuscule de la raison. Centurion, Paris, 1989, 222 p.
- MARENDAZ, C., VALDOIS, S., WALSH, J.P. Dyslexie développementale et attention visuo-spaciale. L'année psychologique 1996
- MARTIN-GOUSSET, D. Les problèmes spécifiques que pose le plurihandicap chez le déficient visuel. Communication aux journées de l'A.L.F.P.H.V. Dijon 1993
- MELLIER, D. Quelques principes de planification d'aides précoces aux jeunes enfants porteurs de trisomie 21. Journées nationales sur la trisomie 21,1994, Nîmes
- MISES, R., PERRON, R., SALABREUX, R. Retard et troubles de l'intelligence de l'enfant. ESF 1994
- MISES, R., QUEMADA, N. Classification française des troubles mentaux de l'enfant et de l'adolescent - Chapitre Vn de la CIM 10 OMS. CTNERHI 1993
- PERSONNAZ, B. A propos de la prise en charge de jeunes enfants trisomiques en petits groupes. Revue: Rééducation orthophonique, Février 1993, vol- 31, N° 173
- PIQUARD, J.C. Handicap mental et ordinateur. Expériences en Ergothérapie XI èmes série La Grande-Motte 1998
- PONSOT, G. Le polyhandicap. CTNERHI 1995
- RONCE, B. Les "troubles associés" chez le patient Alzheimer. Communication au journées d'Etude d'Ergothérapie "Ergothérapie tous azimuts" Bruxelles 2000
- RYSZARD, K. Le sentiment de solitude chez les adolescents avec un handicap mental. Revue européenne du handicap mental 1996, 12, 33-46
- SAFRAN, A.B., ASSIMACOPOULOS, A. Le handicap visuel : déficits ignorés et troubles associés. Masson 1997
- SALABREUX, R. Les personnes polyhandicapées: évaluation des besoins. Réadaptation 1988 353, 5-13
- VAGINAY, D. Accompagner l'enfant trisomique. Editions de la Chronique Sociale 1997
- VALENCIA, O.,QUENEY-ROUYER, A.P.,LUC-PUPAT, E. Dépistage d'une dyspraxie visuo-spatiale, avant ou pendant le cycle des apprentissages fondamentaux. Journal d'ergothérapie n°2, Masson, juin 1996 72-78
- VITAL-DURAND, F. Quelques données de base fondamentales sur la vision et mesure des capacités visuelles chez le nourrisson. Communication au colloque de la F.I.S.A.F. "Les basses visions". Marseille 1991
- WACJMAN, C. Travailler avec des enfants malades mentaux. Dunod 1997
- WANET-DEFALQUE, M.C. Cécité et représentations mentales. Communication au colloque "Arts plastiques et Cécité". Louvain-la-Neuve 1998
- YI, Dr. Affections oculaires et trisomie. 21Joumal de la F.A.I.T. 21 et des G-E-I-S-T- 21, 1995, N°7
- ZIMMERMANN, V. Vivre avec les personnes atteintes de démence. Centurion, Paris, 1989, 183 p.
- ZRIBI, G. Handicapés mentaux graves et polyhandicap en France. E.N.S.C.P. 1993
- ZRIBI, G. Handicapés mentaux graves et polyhandicap en France. E.N.S.C.P. 1993
- ZUCMAN, E., SPINGA, J. Les enfants atteints de handicaps associés. Rapport d'un groupe d'étude du C.T.N.E.R.H.I. - P.U.F. 1985
- ZUCMAN, E.Accompagner les personnes polyhandicapées. CTNERHI 1998


